|
減圧症が疑われる場合のオンサイトマネジメント
はじめに 高気圧酸素治療装置の適応疾患には「緊急的適応」と「非緊急」分けられており、減圧症は緊急的適応疾患に含まれています。高気圧酸素治療装置による治療を実施している多くの病院では、「非緊急」に分類される疾患への治療に使われていることが多く、緊急的適応疾患である「減圧症」であっても直ちに対応できない場合があります。かつ減圧症の治療に詳しい医師が少ない事もあり、適切な治療を適時受ける為には、少なくとも「緊急連絡網」「緊急搬送連携」など事前の準備が需要であることを認識しておかなければなりません。 減圧症の発症件数 2011年第12回に本講座で芝山先生が報告された減圧症発症件数推移によれば、年間減圧症発生件数は1,000件に達し、年間約300人の減圧障害のダイバーが治療を受けていると推測されています。また、ダイビングコンピュータの指示を守っても減圧症発症の危険性は存在することを63%のダイバーは認識しているが、28%のダイバーは認識していないとも指摘されています。 減圧症予防の観点を含め、発症時のオンサイトマネジメントを復習しておきましょう。 減圧症発症の問題点 潜水計画 認定講習の現場では、減圧症等を予防するための潜水計画の立案と実施について、ダイブテーブルの使用について充分な指導が行われていないと思われます。各自の空気消費量の算出も確認されないことが多く、潜水計画の安全確認への反映がなされていないようです。 ダイブコンピュータを使用し、水深に対する無減圧限界時間内であることを確認していても、空気残圧の確認がおろそかになれば、エアー切れによる急浮上をせざるを得ず、この急浮上が減圧症を発症させているとも推測できます。 各自の空気消費量を算出し記録しておく事は、次の「潜水計画の安全確認」に重要です。今後は「空気消費量」の算出が「エアー切れによる急浮上」の予防に役立つはずです。今後、空気消費量の算出が毎回行われるようになることが必要でしょう。 減圧症の症状 減圧症の症状には、皮膚症状と四肢の関節等に発症するⅠ型と神経系や呼吸器系、内耳、脊髄に発症するⅡ型とAGE に大きく分けられます。 Ⅰ型の症状 皮膚型 : 皮膚発赤、蕁麻疹様丘疹、掻痒感、むくみ、大理石斑 四肢型 : 関節痛、筋肉痛、しびれ (ベンズ) Ⅱ型の症状 中枢神経系型 :頭痛、痙攣、意識障害、脱力、麻痺、知覚障害、 視力低下、失語症 脊髄型 :腰背部痛、四肢麻痺、知覚障害、閉尿、失禁 内耳型 :めまい、聴力低下、耳鳴り、吐気 呼吸循環器型 :呼吸困難、チアノーゼ、胸痛、咳、喘鳴、ショック、心肺停止
以上が「減圧症」の症状で、空気塞栓などを起す「肺圧外傷」によるものが AGE の症状 :意識障害、呼吸困難、血痰、チアノーゼ、ショック、 腹痛、心肺停止 「減圧症」と「肺圧傷害」を合わせて「減圧傷害」と表します。 皮膚型の場合、掻痒感、むくみ等の軽症の場合、皮膚呼吸により自然治癒する場合もありますが、大理石斑が出ると他の重度の症状が重複して発症するケースもありますので、初期処置としては適切な配慮が必要でしょう。Ⅱ型の場合も軽症のものから重度の症状まで幅が広く発症します。
減圧症が疑われる場合の初期処置
ダイビング終了後直後に意識障害が発生した場合には猶予がありません。 呼吸、拍動の有無を確認し確認できない場合には、AED
を含む蘇生法を実施しなければなりません。直ちに救急隊の出動要請を行い二次、三次救命救急センターへ搬送し、医師の診断と処置を受ける必要があります。 同時に、ダイビングプロフィールや、聞き取りの結果、減圧症等が疑われる場合「酸素供給」を行うことが重要です。軽度・重度にかかわらず酸素によるトリートメント「窒素の排出促進」を実施しなければなりません。これを行わない場合、症状が悪化する懸念があります。発症している症状をそれ以上悪くさせないためにも、酸素によるトリートメントで窒素の洗い出しを実施しなければなりません。 酸素の供給は純酸素(100%酸素)を供給するのが望ましいのですが、デマンド式のマスクの場合呼吸が弱いと十分に吸い込めないため、リザーバーバック付きのマスクを使い、毎分10リットルを供給する必要があります。
重度の場合にははっきりとした症状が現れますので、同行者も「減圧症」でると判断できると思いますから、早期の治療開始につながる行動が取られると思われますが、その前提となることは二つ、 ・ダイバー自身が「体調の変化」に気付く事 ・ダイバー全員が「減圧症」の症状を正しく知っておく事 です。 しかし、発症の部位と症状等を知っていても、呼吸循環型と AGE の違いは判断できないでしょう。この二つのタイプでは同じ様な症状が発現するからです。また、ダイビング終了直後に「意識喪失」等の意識障害を発症するのが特徴です。 1.ダイバー全員が「減圧症」の正しい知識を身につけておく事 2.ダイバー自身が日常の「体調の変化」を観察し、早期に「異常であるか 否か」を判断できる基準を持っておく。 3.異常又は疑わしい場合には、直ちに消防本部へ連絡し救急隊の出動を要 請するべきです。また、DAN JAPAN や 治療のできる病院へ連絡し、医 師の指示に従います。 4.酸素の供給を行い、補水しつつ、減圧症の治療をできる病院への搬送を 行い診察を受ける。 事前の準備としては、
を確認しておくことをお勧めします。 そして何よりできる限りの予防を行うことが重要です。
減圧症の発症地域と現状
静岡県では、東部伊豆半島の海浜をカバーする「緊急連携システム」が運用されており、発症や疑いのある場合に航空機による搬送が可能な限り運用されています。 1.第2種高気圧酸素治療装置を稼働し、減圧症を治療できる病院が少ない。 2.減圧症が発症する現場において、緊急時の「連絡網」「搬送手段の確保」 が含まれます。 減圧症を発症した時に「どうする?」と考え始めてからでは早期の治療は望めません。水中での潜水活動は「減圧症」というリスクがる事を正しく認識し、潜水計画と水中での安全確認による「予防」と「発症時のオンサイトマネジメント」の整備が重要です。 「減圧症」発症時には緊急連絡網が有り、搬送手段が確保されていても、救急隊が現場に着くまでの間に、先に述べた「酸素によるトリートメント」「補水」等を行う必要があります。 レジャーダイバーを受け入れるダイブサイトの事業者や、ダイビングショップでは、酸素の供給ができるように DAN JAPAN 酸素供給法講習を受講し、少なくともプロバイダーの認定を受けた従業員を従事させ、酸素供給器材の設置をしておく必要があります。 治療できる医療機関が近隣にない場合や、救急隊の到着まで時間のかかる地域では、このプログラムによって「減圧症を発症しているか否か」軽症の場合にも、早期に判断することが可能と思われます。このプログラムについては DAN JAPAN の導入と提供を期待したいところです。
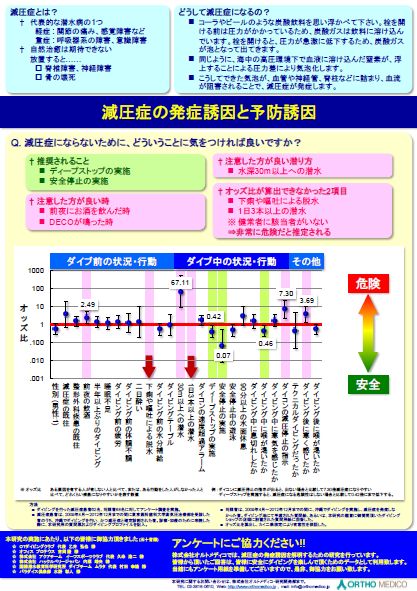
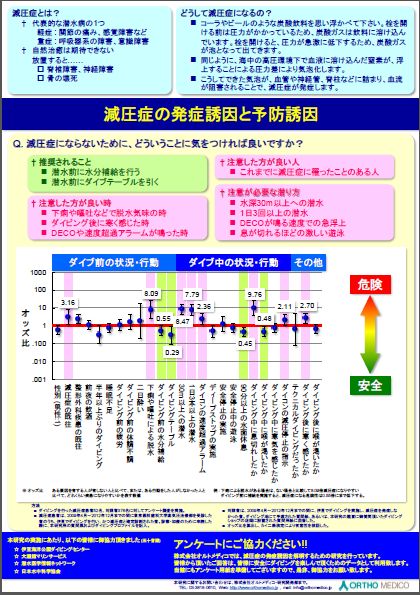
最後に 参考資料 減圧症の発症誘因地域別統計調査結果 資料提供 東京医科歯科大学オープンラボ 株式会社オルトメディコ 東京医科歯科大学オープンラボの株式会社オルトメディコでは、数年にわたり減圧症発症者と非発症者の違いを明らかにするべく、被発症者に対し「アンケート」調査を実施し、発症者との調査を統計的に比較し「減圧症の発症誘因」を調査されてきました 昨年北海道大学で開催された「第46回日本高気圧環境・潜水医学会」で発表された演題「レジャーダイバーの減圧症発症誘因−reverse diving profileの危険性−」は、会長より「優秀賞」を受けるなど高い評価を受けています。オルトメディコ社は、これの結果を伊豆半島と沖縄の2地域について次のようなポスターを作成し、減圧症の予防のための資料を公開されました。 減圧症発症の誘因と予防のための指針が、解りやすく纏められています。是非皆様も参考にしていただきたい資料の一つですので、ご一読ください。 伊豆
沖縄
また、同社では引き続き非発症者のダイビングスタイル、プロフィール等に係る調査を継続しておりますので、多くの皆様にご協力をいただきたいところです。今後は伊豆、沖縄に続き、他の地域や海外のダイビング地域の統計調査を実施されるとのことです。重ねてご協力をお願い申し上げます。 |