Medical Information Network for Divers Education and Research
ダイビングにおける服薬の問題
小島 泰史 東京医科歯科大学医学部附属病院 高気圧治療部
DAN JAPAN 運営委員
【はじめに】
ダイビング時の服薬可否に関して判断するための医学的データは少なく1)、各専門家がそれぞれの経験も踏
まえた上で、注意深く個別に判断しているのが現状と考える。以下の考察では、文献的裏付けがあるものは具
体的に示し、筆者のオピニオン、エキスパート・オピニオンについては、なるべくその旨を記載した。
尚、本論文が想定している主たる読者は医師ではなく、ダイビングインストラクター、一般ダイバーと思わ
れる。その点を考慮し、今回は医学論文作成時に求められる要件よりも非医師にとってなるべくわかりやすい
文章であることを優先したことを予めお断りする。
【総論】
DAN
Americaのレポート2)によれば、ダイビングでの死亡事故の70%は溺水である。ただし、これは最終的
な結果であり、事故対策を考える上では死亡事故に至るきっかけ(trigger)の把握が重要である。同レポート
では全死亡事故の1/3において trigger が同定された。
内訳は41%がガス欠、20%が水中拘束、15%が器材トラブルであった。ここからは死亡事故における
直接的な原因として服薬が占める割合が大きいことは確認できない。
薬の副作用による注意力の低下などが間接的に影響を与えた可能性は理論上考えられるものの評価は難しい。
一方、2013年度上期の DAN Japan へのメール相談内容を見ると、服薬とダイビングに関する質問
40%強を占めており、ダイバーの関心が大きいことがわかる。ここには、ダイバーの質の変化も影響してい
ると思われる。
過去:ダイバーは若く、持病がなく投薬を受けていない。身体能力が高い。
現在:ダイバーは高齢化し、持病があり投薬を受けている。身体能力は高くない。
具体的には、『この薬を飲みながらダイビングは可能ですか?』との質問が多いが、回答するにあたってま
ず留意すべき点は、ダイビングにおける服薬の問題イコール副作用の問題では無いことである。
副作用の問題も勿論大事ではあるが、その前に理解すべきは、服薬をしなければならない基礎疾患があると
の認識である。
服薬内容よりも、その背景にある基礎疾患によってダイビング実施が難しくなる3)4)。服薬内容は患者(ダ
イバー)の医学的状況を考える上での一つのヒントと捉えられる1)。
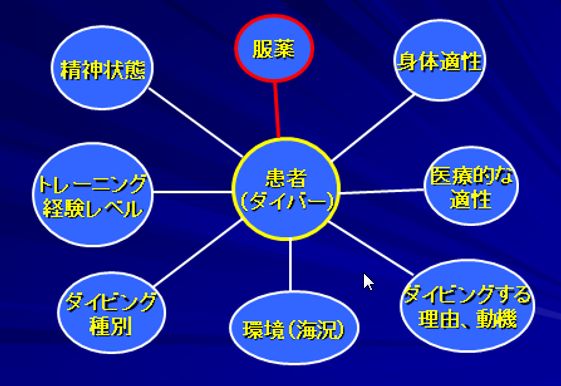
図1はBirdの講演スライド3)を筆者が翻訳したものであるが、ダイビング可否を考える上で、服薬自体は数
ある考慮すべき要素のひとつである。
更に、ある患者(ダイバー)のダイビング可否は医学的事実のみでは決まらない。つまりは、同じ身体状況であっても、トレーニングレベル、行われるダイビングの種類、その日の環境(海況)等に左右される。
以下では医学的な点についてのみ考察する。
図1 Medications and Diving3)より引用
医学的には、以下の点からのアプローチが必要となると考える。
1.
高圧環境下での薬の作用
(ア)
副作用の鎮静(眠気)と窒素酔いとの相加効果が問題となる。
(イ)
ダイビング状況下での薬の作用についての情報は少ない。
2.
薬の副作用
(ア)
ダイビング中に特に問題となる副作用としては、以下の教科書的記載がある1)。副作用につい
ては個人差も大きい。
①
神経系;頭痛、めまい、けいれん、協調運動障害、知覚異常、末梢神経障害
②
心血管系;頻脈、除脈、不整脈、低血圧、胸痛、浮腫
③
血液;貧血、血栓症、凝固異常
④
消化器系;吐き気、下痢、肝機能障害
⑤
腎臓系;腎不全
⑥
筋骨系;筋肉痛、関節痛、疲労
⑦
皮膚系;皮疹
⑧
眼系;緑内障、調整異常
3.
疾病とダイビング適性
(ア)
服薬が必要となる背景には何らかの疾病の存在がある。ダイビングにおける服薬の問題を
考えることは、疾病とダイビング適性を考えることでもある。
【高圧環境下での薬の作用】
潜水時には血液は皮膚表面から中心部に移動するが、冷水時にその影響は大きくなるとされる(体の末梢血
管は収縮し、血流が減少する)5)。薬の多くは腸管で吸収され、肝臓、腎臓で分解・排泄されるので、潜水時
に薬の作用が陸上とは異なる可能性が理論上考えられる。
また、副作用として鎮静(眠気)がある薬については、窒素酔いとの相加効果が問題となる。しかし、高圧
環境下での薬の作用についてのデータは少ない。いくつか提示する。
1. ロキソプロフェン(商品名:ロキソニン)の研究
ロキソプロフェン(商品名:ロキソニン)は本邦の代表的な消炎鎮痛剤(いわゆる痛み止め)のひとつで
ある。2009年に大矢ら6)は海上自衛隊での飽和潜水中にロキソプロフェン投与する実験を行った。
結果は、深度420mで投与後に血中濃度を測定したところ、1ATA時と同様であった。
また、深度370mで血漿蛋白結合率を測定したが、1ATA時の値と有意差は認めなかった。以上より、
飽和潜水下でもロキソプロフェンは安全に使用可能と結論した。
2. 塩酸プソイドエフェドリン、ジメンヒドリナート(商品名:ドラマミン)の研究
塩酸プソイドエフェドリンは市販の鼻炎薬によく含まれている薬剤である(商品名:パブロン、ベンザ
ブロック、プレコール、コンタック等)。ジメンヒドリナートは第一世代抗ヒスタミン薬に属する。
第一世代抗ヒスタミン薬は市販の酔い止め薬に用いられている。
2001年にTaylorら7)はチャンバーでの実験で、塩酸プソイドエフェドリンは3気圧下で潜水リスクを
高める精神上の重大変化を来さないと報告した。
一方で、ジメンヒドリナートは精神柔軟性に悪影響を与え、3気圧下では窒素の影響(不安レベル、
語彙記憶に悪影響)と相加し潜水をリスクにさらす可能性があることを報告している。
よって、ジメンヒドリナートを酔い止め薬として使用する際には安全域を大きくとったダイビング計画が
望ましいのではとコメントしている。
3. スコポラミン・パッチの研究
スコポラミン・パッチは本邦では発売されていないが、皮膚に貼るタイプの酔い止め薬である。
1988年にWilliamsら8)は、健常ダイバーをスコポラミン・パッチ群とプラセボ群に分け、チャンバー
内で1.5ATM、4.8ATMに暴露する実験を行った。
その結果、高圧下では両群ともに計算機能の低下は認めなかったが巧緻性の低下を認めたこと、しかし、
両群間で差が無かったことを報告した。
副作用のかすみ目はスコポラミン・パッチ群でより多く報告された。つまり、同実験ではスコポラミン
には窒素酔いとの相加作用は無いと結論された。
4. アルコールの研究
1977年にJennings RDらがアルコールと高圧曝露(窒素酔い)が相乗的に精神能力を障害すると報告
したことが文献1に記載されている(実際の文献は入手できなかった)。
最新の NOAA Diving Manual(2013年)には、鎮静や注意力低下を生じる可能性のある薬(酔い止め薬、
鎮静剤等)、アルコール、疲労、不安、冷水等が窒素酔いを悪化させうる旨記載されている5)。
【薬の副作用】
副作用出現については個人差が大きく、どの患者にどのような副作用が出現するかを事前に予見すること
は出来ない。よって、いかなる薬についても、投与開始直後のダイビングは勧められない。Birdは講演にお
いて、新しい薬については、ダイビング前に少なくとも30日間の服用を勧める、と述べているが筆者も
同意する。
副作用の中には長期間服用後に出現するものもあるが、急性期の副作用については、1か月程度の内服であ
る程度見極められると思われるからである。
副作用情報については、基本的には各薬剤の添付文書を参照するが、そこに記載された情報にも軽重があり
判断に悩むことがある。
アセトアミノフェン(商品名:カロナール)は古くから処方されている痛み止めのひとつである。
添付文書には警告文として赤字で、1日総量1500㎎を超す高用量で長期投与する場合は慎重に投与する
旨が記載されている9)。
これは最近、1日投与可能量が1500→4000㎎となったことが背景にあると思われるが、そもそも
の1500㎎は諸外国に比べ明らかに少ない用量設定であった。
また、多くの精神科領域の薬には、車の運転、危険を伴う機械の運転は避ける旨の記載があるが、実際には
守られていないとの意見も精神科医から時に聞く。
【疾病とダイビング適性】
疾病とダイビング適性については、WRSTC(World Recreational Scuba Training Council)が、UHMS(
Undersea and Hyperbaric Medical Society)との協力でMedical Guidelinesを作成している。
本邦では、それを踏まえて各専門家の議論を経て、2004年にスクーバダイバーのためのメディカル
チェック・ガイドライン[医師への健康診断依頼書] (以下、日本版RSTC)10)がDAN Japanで作成された
(図2)。
図2 日本版RSTC (DAN Japan)

DAN JapanではDDNET Doctorにこれを配布している。尚、その後に糖尿病などについてWRSTCのガイドライ
ンは改定されており11)12)、日本版RSTCも改定が望まれると考える。
最後に代表的な疾患について考察する。
1. 筋骨格系疾患
ダイビング可否を考える上で以下の点に着目する必要があると考える。
①
痛み、機能障害による支障。
(ア)
ダイビングが可能な身体状況なのか(18kg程度の器材を背負って移動する等11))。
②
症状が診断の混乱要因とならないか。
(ア)
関節痛、四肢しびれなどを伴う疾病がダイビング後にその症状が悪化した場合、疾病の
悪化か減圧症の初発症状なのか判断が難しくなる可能性がある10)。
③
ダイビングが疾患の悪化を来す可能性が高いか。
④
麻薬系鎮痛剤(モルヒネ等)使用の有無。
(ア)
鎮静作用があるため、ダイビング中の正常な判断を損なう恐れがある。
筋骨格系疾患でよく使用される薬としてはNSAIDs(非ステロイド性消炎鎮痛剤)がある。代表的なもの
にロキソプロフェン(ロキソニン)がある。問題となり得る副作用を図3に示したが、個人的な経験上、
眠気が問題となることが多い。
眠気が強くて仕事にならない、車が運転できない、との訴えで投薬変更の経験もあるが、そのような
状況ではダイビングも危険であることは言うまでもない。
また、易出血性により、内耳気圧損傷、脊髄型減圧症の症状が重篤化される可能性があるとの指摘もある1)
。
図3 2014小田原セミナーでの筆者のスライド

最近では新しいタイプの痛み止めも使用されている。一例としてプレガバリン(商品名:リリカ)を提示
する。末梢性神経障害性疼痛に対する薬であるが、副作用としてめまい、意識消失、転倒がある。骨折合併
の報告もあり、注意を促すパンフレットも作成されている(図4)。
そこでは、服用中は自転車などの運転や危険を伴う機械の操作を避けるよう注意喚起されている。高齢者
では特に注意が必要である。
図4 製薬会社ホームページより引用
http://www.info.pmda.go.jp/iyaku_info/file/kigyo_oshirase_201207_1.pdf


2. 神経疾患
脳挫傷、脳梗塞、脊髄損傷などの神経系統の障害ないしは傷害が含まれる。まずは、安全にダイビング
できる身体能力が残っているかが問題となろう。つまりは、麻痺の程度等の評価が必要である。
最近では障害者のダイビングも行われており、その場合は適切な計画/サポート体制が重要となる。
脳挫傷等の外傷後にはけいれんが問題となりうる。水中でのけいれんは致命的になりうるので、けいれ
ん発作の可能性がある場合はダイビング適性無しと考える10)。
他に、多発性硬化症、偏頭痛等、減圧症との鑑別が難しい疾患についても日本版RSTCでは相対的に危険
な状態(潜水障害に陥る危険性が一般人と比較してある程度以上高いと考えられる)と位置付けている10)
。
3. 糖尿病
日本版RSTCでは危険性が高い状態(一般的には禁忌)10)とされている。しかし、UHMS/DAN America
ガイドラインでは条件付きで許可との方向となり、それを踏まえて最新版RSTCでも条件付きで許可となっ
ている。
そこでは、ダイビング候補者として、18歳以上、経口血糖効果剤使用後3か月、インシュリン使用後
1年経過していること、意識消失を伴う低血糖発作が無いこと等が求められている。ダイビングは深度
30m、60分以内、無減圧潜水等とされ、ダイビング当日の血糖値基準なども定められている。11)12)
4. 耳鼻咽喉科的問題(乗り物酔いを含む)
風邪等で耳抜き不良時のダイビングは避けるべきである。鼻づまりに効果がある薬剤として血管収縮薬・
充血緩和薬である塩酸プソイドエフェドリンがあるが(多くの市販薬に含まれることは前述した)、リバー
スブロックの危険性があるので、耳抜き不良対策でのダイビング時の使用は望ましくないと考える。
次に乗り物酔いについて考察する。市販の酔い止め薬のほとんどには第一世代抗ヒスタミン薬が含まれて
いるが、副作用として鎮静(眠気)がある。よって、ほとんどの市販薬の添付文書には、服薬後には乗り物
または機械類の運転操作をしない旨が記載されている。
ダイビングも上記運転操作に準ずる注意力が必要と思われ、可能であれば内服せずダイビングすることが
より望ましいと考える。ただし、船酔いによる注意力低下と酔い止め薬による副作用としての鎮静(眠気)
のどちらがより危険かを判断することは必ずしも容易ではない。
また、副作用の出方は人により異なる。よって、服薬を希望する場合はダイビング旅行前に予め使用し、
その影響を把握する必要があると考える。窒素酔いしやすいダイバーはより注意が必要であろう。
尚、市販の酔い止め薬は第一世代抗ヒスタミン薬以外にもカフェインを含めた様々な薬剤が配合されて
おり、これらの薬剤の影響も懸念される。
よって、市販薬ではなく耳鼻咽喉科受診の上での処方薬の使用がより望ましいと考えている。
商品名:センパア:塩酸メクリジン(抗ヒスタミン薬)、スコポラミン製剤
商品名:アネロン:マレイン酸フェニラミン(抗ヒスタミン薬)、スコポラミン製剤、
アミノ安息香酸エチル、カフェイン
商品名:トラベルミン:ジフェンヒドラミンサリチル酸塩(抗ヒスタミン薬)、ジプロフィリン
スコポラミン・パッチについては、U.S. Navy Diving
Manual (paragraph 8-8, 1993 edition).では酔い
止め防止に推奨されているものの、口渇、眠気、かすみ目、見当識障害、記憶障害などの副作用が生じう
るので、事前の使用の必要性が述べられている(DAN America website13))。
抗ヒスタミン薬は花粉症でも用いられる。
ただし、最近では花粉症では第一世代ではなく第二世代抗ヒスタミン薬(商品名:アレグラ、クラリチン
等)が多く用いられている。第一世代と異なり、第二世代薬は血液脳バリアを通過せず、そのため鎮静作用
(眠気)は少ないとされる。
ただし、個人差もあるので、ダイビング前に一定期間の服用が必要と考える。
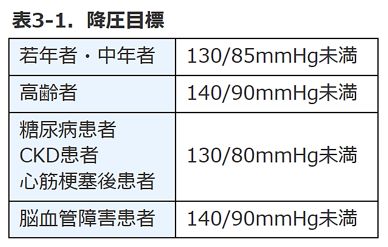
5. 高血圧
日本語版RSTCでは、血圧が正常にコントロールされており、十分に運動能力があるものについては、比較
的危険性が低い(相対的に危険な状態)と評価している。
高血圧が持続した場合は心肥大となり冠予備力が低下し、そこに負荷が加わることにより心不全、虚血性
心疾患を引き起こす可能性が指摘されている。ダイビングは血圧を上昇させる因子を多く持つスポーツであ
り、日常の血圧管理はより厳密に行うべきとの見解もある。
DAN Americaのレポート2)でも、心疾患はダイビング中の死因の13%を占めている。
十分な運動能力については13METS(12分で2500m走行する程度の運動能力)とされている10)が、
この基準については厳しすぎるとの指摘もある14)。
図5 高血圧治療ガイドライン2009より引用
http://minds.jcqhc.or.jp/n/medical_user_main.php

高血圧で使用される薬は図5の如く分類される。以下にその特徴をまとめる。
①
カルシウム拮抗薬(代表的な商品:ノルバスク、ヘルベッサー、ニフェジピン)
(ア)
副作用として起立性低血圧、浮腫等があるが概してダイビングには安全と考える。
②
ACE阻害薬(代表的な商品:レニベース、ゼストリル、チバセン)
(ア)
ダイビングに問題となる主な副作用は乾性の刺激性の咳、気道粘膜腫脹がある1)。
(イ)
上記副作用はダイビングで問題となりうるが、通常は投薬2週間以内に出現するとされる。
そのため、ダイビング前に一定期間の服用をすることで副作用の出現有無を確認することが
よいだろう。
③
ARB阻害薬(代表的な商品:ニューロタン、アバプロ)
(ア)
ACE阻害剤と作用は似ているが、乾性の刺激性の咳、気道粘膜腫脹といった問題は生じない
かもしれない1)。
(イ)
概してダイビングには安全と考える。
④
β遮断薬(代表的な商品:テノーミン、インデラル、ロプレソール、アーチスト)
(ア)
心拍数を下げるので運動耐性を下げる可能性がある1)。通常のダイビングでは問題とならな
いかもしれないが、緊急時には問題となる可能性がある1)。
(イ)
気管支収縮を引き起こす。特に喘息の既往がある場合は危険性が高くなる1)。
(ウ)
冷たい手(レイノー症候群様)に耐えられない可能性がある1)。
⑤
利尿薬
(ア)
脱水のリスクがあるが1)、Birdはダイビング中の休薬はおそらく望ましくないとコメントし
ている3)。ダイビング中は心臓への負担が増加することからも同意できる。
6. 睡眠補助剤
一般的に、長い半減期、効き目が強い薬では、日中持ち越し効果といって翌日にも薬の効果が続くことが
ある。このような状態でのダイビングは望ましくないと考える。
よって、基本的な考え方としては、使用を希望するのであれば、半減期が短い薬をなるべく少量で使用す
るとの方針となろう。
半減期が短い代表的な薬としてはゾルピデム(商品名:マイスリー)がある。ただし、個人差があり、実
際には翌朝以降も効果が続くことがあるので、使用にあたっては、ダイビング旅行前の使用により効果を確
認することが必要と考える。
尚、添付文書では、翌朝以降も効果が続くことがあるので、車の運転など危険をともなう機械の操作など
は避けるように指示されている。
7. マラリヤ予防薬
マラリヤ流行地への渡航時には予防薬投与が推奨される。よく用いられている予防薬にメフロキン(商品
名:メファキン)があるが、副作用として奇妙・鮮明な夢(14%)、うつ (4%)、不安(4%)、躁病、悪夢、妄
想 、偏執病、攻撃的な行動、 精神病的行動、 興奮、落ち着きのなさ、気分のむら、パニック発作、記憶
障害、錯乱、怒り、疲労、幻覚、器質性精神病がある3)。
そのため、ダイビング旅行時には勧められない。添付文書には、投与後少なくとも4週間は自動車の運
転等危険を伴う機械の操作に従事させないよう注意することとある。
また、不整脈などが出現する可能性があるとの理由で、カルシウム拮抗薬、β遮断薬、抗ヒスタミン薬は
併用注意とされている16)。
副作用がより少ないとされるマラロン(商品名)など他の予防薬の選択がより望ましいと考えている。
尚、上記精神神経症状は服薬開始後2~3週目に現れると言われている17)。
海外には、マラリヤだけではなく、肝炎予防接種等が推奨される地域もある。
トラベルクリニックの積極的な利用が望ましいと考える。日本渡航医学会はホームページ上にトラベル
クリニックリストを掲示している18)。
【謝辞】
今回の投稿にあたって、DAN America前CEOのNicholas
Bird医師、前PresidentのDan Orr氏にはスライドの
提供等特に協力を頂いた。篤く謝意を表したい。
【文献】
1.
Carl Edmonds, Christopher
Lowry, John Pennefather, Robyn Walker.:Diving and Subaquatic
Medicine. 4th edition. Hodder Arnold. 2005
2. Richard D. Vann, Michael A. Lang.:Recreational Diving Fatalities. Divers Alert Network,
Durham, NC. 2010
3.
Nicholas Bird::Medications and Diving(講演). 2012
4.
S Taylor et al.:Meds taken daily and prior to
diving by experienced scuba divers. SPUMS
Journal. September 2002;Volume 32 No. 3
5.
David A. Dinsmore, Jeffrey E.
Bozanic.:NOAA Diving Manual. 5th edition. Best Publishing
Company. 2013
6.
大矢晶子他:飽和潜水時における薬剤の適正使用に関する研究(抄録). JJACHOD. 2009;Vol.6
No 2
7.
David Taylor, et al.:The psychometric and cardiac effects of pseudoephedrine and
antihistamines in the hyperbaric environment. SPUMS Journal. March 2001;Volume 31 No. 1
8.
Williams TH, et al.:Effects of transcutaneous scopolamine and depth on diver performance.
Undersea Biomed Res. Mar 1988;15(2):89-98.
9.
アセトアミノフェン(商品名:カロナール)添付文書
http://www.showayakuhinkako.co.jp/med/output_contents.php/cl_t_pi.pdf?type=pi
10. スクーバダイバーのためのメディカルチェック・ガイドライン[医師への健康診断依頼書].
DAN JAPAN. 2004
11. Medical
Guidelines. WRSTC. 2007
12. Guidelines
for Recreational Diving with Diabetes. WRSTC. 2007
13. DAN America website
http://www.diversalertnetwork.org/medical/articles/
14. 小泉章子:ダイバーの、エイジングにおける動脈硬化症予防と管理の重要性.
日本高気圧環境・潜水医学会関東地方会誌. 2010;10(1):36-41
15. 高血圧治療ガイドライン2009. 日本高血圧学会
16. メフロキン(商品名:メファキン)添付文書
http://www.hisamitsu.co.jp/medical/data/mephaquin_t.pdf
17. THE
KING CLINIC website
http://homepage3.nifty.com/drleoking/THE_KING_CLINIC_JP/ANTI-MALARIA_TABLETS.html
18. 一般社団法人日本渡航医学会
トラベルクリニックリスト
http://www.tramedjsth.jp/
|






