Medical Information Network for Divers Education and Research
減圧症の発症とダイビングプロフィール
山見 信夫 東京医科歯科大学医学部付属病院高気圧治療部
< はじめに >
一般に減圧症は、減圧表やダイビングコンピュータを無視した無謀な潜水によって発症すると言われています。しか
し、最近では、これらの基準を厳守したにもかかわらず、重症なタイプに分類されている脊髄症状をともなう減圧症に
かかってしまうケースが非常に多いことがわかってきました。私たちの治療部には、2003 年の 1 年間に 355
名の
減圧症の方がみえましたが、その多くの方はダイビングコンピュータを携帯しているという、通常だれしもが行うような
ダイビングプロフィールでダイビングをされていました。さらに、その大多数は、脊髄症状を伴う後遺症の残りやすいタ
イプの減圧症であり、しびれ感や皮膚のちくちく感、軽い痛みや皮膚の感覚消失など、様々な症状が混在する、自覚的
に減圧症と判断しにくいタイプのものでした。
今回のセミナーでは、減圧症にかかられた患者さんのダイビングプロフィールを提示して、減圧症にならないために
はどうすればいいのかを考えてみたいと思います。
< 減圧症患者さんのダイビングプロフィール概要 >
ダイビングプロフィールが明確であった方を検討すると、 1 日のダイビング本数は、平均 2.2 ± 0.7 本 (
最低
1 本 ,最高 5 本 )、一連のダイビング日数は、 2.8 日 ± 3.0 日 ( 最低 1 日,最高 30 日 )、 8
%のダイバー
が 1 本/日、 68 %の方が 2 本/日のダイビングで減圧症にかかられていました。
< 減圧症の実例 >
● ケース 1 : Ⅰ型減圧症のダイビングプロフィール
Ⅰ型にかかったダイバーのダイビングプロフィールを示します。Ⅰ型減圧症は、ご存知のように、四肢の間接や筋肉
が痛み、その他の症状をまったく伴わないものです。この方は、平均水深が、どちらかと言うと浅く、一定の推進を保っ
たいわゆる箱型潜水をされています。もちろん、必ずしもではありませんが、Ⅰ型減圧症は、長時間潜り、それに見合
っただけの減圧方法をとらなかったときに起こりやすいことがいわれています。これは、関節周囲の半飽和時間が非常
に長いため、関節周囲にはなかなか窒素が溶けないものの、減圧時に、排泄しにくいという特徴があること、それか
ら、これらの組織は中枢神経に比べ、たとえ気泡ができても症状が現れにくいこともひとつの要因として考えられます。
32歳 男性 潜水歴5年 157本 レジャーダイバー 東伊豆 1日目:1本目15m(ほぼ停滞 カメラ)42分 安全停止5分 休息1時間45分 2本目15m(ほぼ停滞 カメラ)45分 安全停止5分 2日目:1本目24m(ほぼ停滞 カメラ)53分 安全停止5分 休息1時間52分 2本目18m(ほぼ停滞 カメラ)55分 安全停止5分 誘引 : 40歳以上(-) 肥満(-) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(-) 脱水(-) 体調不良(-) 月経前(-) 月経中(-) 水温(23度)(+) 冷え(ドライ)(-) 水深30m以上(-) 3本/日以上(-) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(-) エアー供給不良(-) 潜水直後温浴(+) 潜水後の運動(-) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(+) 潜水前水分補給(-) 潜水後水分補給(-) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 左前腕筋肉痛(潜水終了後2時間後) 左肘関節痛(潜水終了後6時間後) 左肩関節痛(潜水終了後6時間後) 治療 : 翌々日(53時間後)に受診 Table6 隔日3回 経過 : 完治 |
● ケース 2 : Ⅱ型減圧症のダイビングプロフィール
本来、Ⅰ型減圧症とⅡ型減圧症を正確に分けることは困難なので、このような分類を使用しないほうがよいと思って
いますが、特にⅡ型の代表である脊椎症状を伴う減圧症は、レジャーダイバーでは最もよくみられるもので、また厄介
なことに治療をしても後遺症が残る可能性が高いタイプのものです。
この脊椎型減圧症は、背骨の中を通る脊髄の中に気泡ができてしまい症状が出現するタイプのものですが、脊髄
は、先ほどの関節周囲組織などと比較すると数 10 倍も半飽和時間が短いと言われています (
レジャーダイビングの
ような短時間潜水でも、脊髄組織には多量の窒素が溶けてしまう )。すなわち、飽和しやすく、排泄されやすい組織な
ので、少々長く安全停止をして減圧に気を使えば、脊髄の窒素の多くは排泄される可能性が高いと考えられるわけで
す。よって、脊髄型減圧症を起こす要因として最も重要なのは、浮上 ( 減圧 )スピード、それと安全停止 (
または減圧
停止 ) ということがいえるかと思います。
| 35歳 男性 潜水歴7年 500本 インストラクター・ガイド・初心者6名とダイビング 西伊豆 1日目:1本目24m48分(潜降・浮上の繰り返し) 安全停止3分 休息1時間28分 2本目21m57分(潜降・浮上の繰り返し) 安全停止3分 休息1時間38分 3本目15m42分 安全停止3分 2日目:1本目22m45分(潜降・浮上の繰り返し) 安全停止3分 休息1時間22分 2本目20m57分 安全停止3分 誘引 : 40歳以上(-) 肥満(-) 古傷(右膝靭帯損傷)(+) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(日本酒4合)(+) 脱水(+) 体調不良(-) 月経前(-) 月経中(-) 水温(25度)(-) 冷え(ウェット)(-) 水深30m以上(-) 3本/日以上(+) 激しい運動(+) 潜降・浮上の繰り返し(+) 急浮上(+) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(ボンベ)(+) 高所移動(4時間後)(+) 航空機(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(-) 潜水前水分補給(-) 潜水後水分補給(-) 手当 : 酸素吸入(-) 投薬(-) |
症状・治療・経過 症状(発症) : 両前腕のしびれ感 (翌日:潜水終了後19時間後) 両下肢の脱力感(翌々日) 右肘が重い(翌々日) 右膝が重い(翌々日) 治療 : 1週間後に受診 Table6 5回 経過 : 治療終了直後右手に若干の違和感 2週後完治 |
● ケース 3 : 身体的誘因が多かった症例
この方は、多くの身体的誘因を持っていた方です。その要因を具体的にあげれば、
1 年齢が比較的高いことであること
2 肥満気味でること
3 疲労が蓄積していたこと
4 前日にアルコールを少々多めに飲んでいたこと ( 潜水日の早朝は脱水ぎみの可能性があった
)
5 古傷 ( 首と腰の骨の変形 )
があったことです。これらの要因はいずれも減圧症の要因になると考えられます。高齢者の場合、何歳から潜水は危
険といえませんが、高齢ですと色々な障害を持っていることが多く、障害が減圧症の誘因になることがあるのです。
この方は、肥満度を示す BMI ( ボディー・マス・インデックス )
と言う数値が、 26.6 でした ( 身長 170cm、体重
77kg
)。日本人の場合、 25 を超えると肥満とされているので、少々太りぎみということになります。また、ダイビング
ツアー直前まで仕事が忙しく睡眠不足が続いていたと言うこと、また、ツアー中は、結構、遅くまで深酒をしていたと言う
話しもありました。さらに、後でも述べますが、昔からの古傷の場所には、減圧症の症状が出やすいといわれていま
す。また、最近では、その傷も表面的なものや、記憶をたどっての怪我の既往症というだけでなく、 MRI
や CT な
ど、画像精度がが非常によくなった現在、骨や椎間板などの組織の障害もいわゆる古傷のひとつとして捉えられるよう
になり、そのような組織変化のある場所にも、減圧症を起こす気泡ができやすいとことが考えられるのです。
51歳 男性 潜水歴15年 280本 あまり無理したつもりはない・ウェットきつかった 沖縄 1日目 : 1本目18m32分 安全停止なし 休息58分 2本目18m52分 安全停止なし 休息1時間20分 3本目18m40 安全停止? 2日目 : 1本目30m55分 安全停止なし 休息1時間27分 2本目22m50分 安全停止? 3本目20m45分 安全停止? 3日目 : 1本目25m56分 安全停止? 休息1時間22分 2本目21m50分 安全停止? 誘引 : 40歳以上(+) 肥満(BMI26.6)(+) 古傷(+) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(+) 脱水(+~-) 体調不良(+) 月経前(-) 月経中(-) 水温(27度)(-) 冷え(ウェット)(-) 水深30m以上(+) 3本/日以上(+) 激しい運動(+) 潜降・浮上の繰り返し(+) 急浮上(+) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(+~-) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(-) 水面休息(-) 潜水前水分補給(-) 潜水後水分補給(-) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 翌日航空機搭乗 左上肢のしびれ感 (翌々日:潜水終了後57時間後) 左肘痛(翌々日) 左膝痛(翌々日) 頭痛(4日後) 頭がぼーっとする(4日後) 治療 : 発症後20日後に受診 Table6 6回 経過 : 治療終了後、左手が若干重い ほぼ完治 |
● ケース 4 : 潜水中の状況が誘因と考えられる症例
このケースの減圧症の誘因としては、
1 潜降・浮上を繰り返すダイビングであったこと
2 保温が不十分であったこと
3 潜水中の運動量が多かったこと
4 減圧 ( 浮上 ) スピードが速かったこと
5 薬を服用しながらのダイビングであったこと
です。潜降・浮上を繰り返すようなダイビングでは、あまりに極端な場合、一時的に浮上したときに、気泡ができかねな
いということです。特に、 BC
に空気を入れ過ぎて吹き上げてしまった場合には、浮上スピードも速くなりやすく、その危
険性は高くなると考えられます。また、保温が不十分なダイビングでは、潜水開始からしばらくは血流が保たれ各組織
に窒素が分配されるにもかかわらず、潜水後半になって身体が冷えてくると血管も収縮してしまい、組織の血流量が低
下して、窒素の排泄が悪くなり、気泡を形成してしまう可能性が高くなります。また、ドライスーツについても、吹き上げ
の問題があります。ドライスーツになれていない場合、どうしても吹き上げてしまう機会が多くなり、浮上スピードが守れ
ない状況が生じやすくなります。また、これについては、はっきりしたことはいえませんが、首のシール部分があまりに
きついと、頭部症状または内耳症状を伴う減圧症の発症率が高いような気がします。
28歳 男性 潜水歴4年 80本 西伊豆 1日目 : 1本目22m50分(潜降・浮上の繰り返し)安全停止5分 休息1時間19分 2本目22m58分(潜降・浮上の繰り返し)安全停止5分 2日目 : 1本目26m55分 安全停止5分 休息1時間18分 2本目20m分 安全停止5分 3日目 : 1本目25m56分(潮流あり) 安全停止3分 休息1時間27分 2本目21m50分(潮流あり) 安全停止3分 誘引 : 40歳以上(-) 肥満(-) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(-) 脱水(-) 体調不良(-) 月経前(-) 月経中(-) 水温(22度)(+) 冷え(ウェット)(+) 水深30m以上(-) 3本/日以上(-) 激しい運動(+) 潜降・浮上の繰り返し(+) 急浮上(+) エアー供給不良(-) 潜水直後温浴(+) 潜水後の運動(-) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(-) 潜水前水分補給(?) 潜水後水分補給 (?) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 両下肢のしびれ感 (当日:潜水終了後4時間後) 両肩痛(当日) 両膝痛(当日) 両手のしびれ感(翌日) 前腕筋力低下(翌日) 下腿筋力低下(翌日) 治療 : 発症後5日後に受診 Table6 4回 経過 : 治療終了後、右膝痛軽度残存 ほぼ完治 |
● ケース 5 : 潜水後の行動が誘因になったと考えられる症例
潜水後に激しい運動をすると減圧症が起こりやすいかもしれないことがいわれています。潜水終了後、抹消の組織
に気泡が生じると ( 通常のダイビングでも気泡が生じることが多い
)、静脈を流れて心臓まで運ばれ、その後、肺に流
れて行き、肺で捕まえられ排泄されます。しかし、多量の気泡が組織に生じると、組織に詰まったり、肺に流れたとして
も、肺からの排泄が間に合わなくて、肺の症状を起こすこともあるのです。また、このケースでは、高所移動も行ってい
ましたが、一昔前までは、潜水後の低圧暴露については、航空機搭乗しか問題視されていませんでした。私が
1997
年頃から高所移動について、いくつかの雑誌にコメントし、また、日本臨床スポーツ医学会誌 1999 年 7 巻 1
号に
を発表し、その後、高所移動のことが取りざたされるようになり、今では非常に多くのダイバーに認識していただいてい
るようですが、ただ、この潜水後の高所移動についての人的研究は、この論文以外ほとんど皆無で、また、この論文で
示したことはそれほど多くの内容を示唆しているわけではありません。何か今では単に 「 高所移動は危険 」
ということ
だけが一人歩きしてしまっているような気もします。私が論文で示した高所移動の予防法については、後述いたしま
す。
37歳 男性 潜水歴8年 285本 八丈島 1日目 : 1本目26m57分(潮流あり) 安全停止(?) 休息2時間29分 2本目25m50分 安全停止3分 2日目 : 1本目24m50分(潮流あり) 安全停止(?) 休息1時間44分 2本目18m分 安全停止3分 誘引 : 40歳以上(-) 肥満(-) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(-) 脱水(-) 体調不良(-) 月経前(-) 月経中(-) 水温(?) 冷え(ウェット)(?) 水深30m以上(-) 3本/日以上(-) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(-) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(+) 高所移動(-) 航空機搭乗(+) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(?) 水面休息(+) 潜水前水分補給(?) 潜水後水分補給(?) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 両前腕のしびれ感・ピリピリ感 (当日:潜水終了後13時間後) 両肩痛(翌日) 両膝痛(翌日) 両下腿の発疹(翌日) 両下腿のかゆみ(翌日) 治療 : 発症後10日後に受診 Table6 隔日3回 経過 : 左前腕しびれ感残存 外来通院3ヶ月以上 |
● ケース 6 : 非常に浅いダイビングで発症した症例
この症例は、減圧症でないのではないか、と疑う医師もたくさんいるのではないかと思います。非常に浅くして、脊髄
障害を起こしてしまっているからです。初診時の診察で明らかに神経学的な所見があったこと、高気圧酸素治療を行っ
た後に、劇的に改善したことから、やはり、減圧症であったということは否定できないと思っています。
39歳 男性 潜水歴12年 150本 2本とも徐々に浅くなるダイビングをした 東伊豆 1日目 : 1本目12m45分 安全停止3分 休息1時間43分 2本目10m50分 安全停止3分 誘引 : 40歳以上(-) 肥満(-) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(-) 脱水(-) 体調不良(-) 月経前(-) 月経中(-) 水温(?) 冷え(ウェット)(?) 水深30m以上(-) 3本/日以上(-) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(-) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(-) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(+) 潜水前水分補給(?) 潜水後水分補給(?) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 右肘痛(翌日:潜水終了後40時間後?) 右肩痛(翌日) 右膝痛(翌々日) 両前腕のしびれ感(3日後) 治療 : 発症後15日後に受診 Table6 3回 経過 : 右前腕のしびれ感残存 外来通院 |
● ケース 7 : 講習中に発症した減圧症
このケースは、オープンウオーター講習中に発症したケースですが、レスキュー講習中に発症したケースのほうが数
多くあります。ひとつの誘因としては、緊急スイミングアセントがあります。最近は、緊急スイミングアセントの講習を控
える傾向にありますが、最近も多数このようなケースを見かけます。また、レスキューコースでは、海底の意識障害者を
浮上させる訓練をしますが、その際の急浮上のために減圧症になったと考えられる方が何人もいるのです。
潜水歴 4 本にして、まだ、オープンウオーターの C
カードを取得してもいないのに減圧症になっているわけです。な
かには、訴訟に発展しそうなケースもあります。減圧症の原因は何なのか、インストラクターに過失があるのではない
かと言われることもあります。実際には、減圧症になったために、ガイドやインストラクターを訴えるということはあまりあ
りませんが、インストラクターが恨まれることが多いのは、講習生が減圧症かもしれないとインストラクターに相談したと
きに、減圧症ではないと取り合わずに、病院受診までの日数がかかってしまうようなケースです。
28歳 女性 潜水歴0年 4本 オープンウオーター講習・緊急スイミングアセント 西伊豆 1日目 : 1本目8m30分 安全停止3分 休息2時間 2本目10m30分 安全停止3分 2日目 : 1本目10m50分 安全停止(-) 休息1時間40分 2本目18m分 安全停止3分 誘引 : 40歳以上(-) 肥満(-) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(-) 脱水(-) 体調不良(-) 月経前(+) 月経中(-) 水温(?) 冷え(ウェット)(?) 水深30m以上(-) 3本/日以上(-) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(-) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(-) 高所移動(+) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(-) テーブル(+) ナイトロックス(-) 安全停止3分以上(-) 水面休息(+) 潜水前水分補給(?) 潜水後水分補給(?) |
症状(発症) : 両肘痛(翌日:潜水終了後20時間後) 両前腕のしびれ感(翌日) (発症後インストラクターに相談) 治療 : 発症後21日後に受診 Table6 3回 経過 : 両指先のしびれ感(若干) 右第4・5指痛 外来通院 |
● ケース 8 : いわゆる隠れ減圧症
いわゆる隠れ減圧症については、今月号の月刊ダイバー ( 2004 年 2 月号 )
にもインタビューさせていただきまし
たが、まず、減圧症にかかっているのに気がつかないでいるケースが非常に多いということです。減圧症は、非常に多
彩な症状が出現しますが、症状がいろいろで非常にわかりにくかったり、軽い場合も合って、自分ではなかなか疑えな
いことも多いのです。そういう場合、ちょっと様子を見てみようと思われるダイバーが非常に多いということです。また、
色々症状があって近くの病院へ通われてはいるものの、別の病気として扱われてしまい、別の治療をされているケース
も少なくありません。なかには、めまいもある、頭がぼーっとする、考えが纏まらない、手にしびれもあるなどと多彩な症
状を訴えるため、心療内科の受診を薦められていた方もいます。また、私たちの治療施設には、昨年 1 年間に
355
名の減圧症患者さんがみえましたが、この人数から推察する限り、減圧症の発症率は数万本に 1 回という確率は、小
さすぎるように思います。
私どもの研究室で行ったビーチアンケート調査による減圧症発症率は、16,000
本で、これは米国やヨーロッパのレ
ジャーダイバーと比較して同程度ではあります。ただ、このデータには減圧症になってダイビングをやめてしまった方が
考慮されていないので、実際の発症率はもう少し高いものと思われます。ただ、最近の減圧症患者さんを見る限り、私
たちが確認できない、いわゆる隠れている潜在的な減圧症がまだまだ多数あることが予想され、実際には、減圧症の
発症率は、数 100 回に 1 回というようなレベルなのかもしれません。
35歳 女性 潜水歴6年 210本 西伊豆・沖縄・パラオ 5月・7月・8月・10月にダイビング 通常 2~3本/日 深度15~33m 潜水時間毎回40~50分程度 必ず安全停止 誘引 : 40歳以上(-) 肥満(-) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(?) 脱水(?) 体調不良(-) 月経前(?) 月経中(?) 水温(?) 冷え(ウェット)(?) 水深30m以上(+) 3本/日以上(+) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(+) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(-) 高所移動(+) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(-) 潜水前水分補給(?) 潜水後水分補給(?) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : めまい(発症時期不明?) 両手のしびれ感 頭の皮膚が後ろに引っ張られる感じ 頭痛 左下半身のしびれ感 背部痛 胸痛 息切れ 右半身の発汗過多 自律神経失調として通院していた 治療 : Table6 5回 経過 : 頭の皮膚が後ろに引っ張られる感じ残存 胸痛(若干) 外来通院 |
● ケース 9 : ガイドダイバーに起こりがちな減圧症の慢性症状を伴う症例
リゾートのガイドダイバーは、毎日のように潜水をする時期がありますが、そのようなダイバーは徐々に肩や腕がだる
くなり、体調不良に陥ることがあります。あるとき減圧症を疑って来院され、診察によって神経障害が見つかり、高気圧
酸素治療によって症状が軽快するというようなことがあります。窒素や気泡が徐々に蓄積し、いつのまにか減圧症にな
ってしまったというようなケースです。
32歳 男性 潜水歴8年 3000本 沖縄 夏季期間中は毎日ダイビング 通常 2-4本/日 深度20-35m 潜水時間50分程度 誘引 : 40歳以上(-) 肥満(-) 古傷(頚椎)(+) 減圧症既往(-) 潜水ブランク(-) 前日の飲酒(?) 脱水(?) 体調不良(+) 月経前(-) 月経中(-) 水温(?)(-) 冷え(ウェット)(?) 水深30m以上(+) 3本/日以上(+) 激しい運動(+) 潜降・浮上の繰り返し(+) 急浮上(+) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(+) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(-) 水面休息(-) 潜水前水分補給(?) 潜水後水分補給(?) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 両肩こり(発症時期不明・慢性的) 背部痛(発症時期不明・変動あり) 右肩が重い(最近気になる) 右前腕倦怠感(最近気になる) 治療 : Table6 2回 経過 : 身体が軽くなる 右肩違和感(若干)残存 |
● ケース 10 : ツアー中に発症する減圧症の特徴
これは、統計的に明らかにしているわけではありませんが、日常、減圧症にかかったダイバーのプロフィールを見て
いるとそう思えるということなのですが、 3 日間のツアーで潜水すると 3 日目または翌日 ( 翌朝 )
に症状が出現、た
とえば、 5 日間のツアーであれば 5 日目または、 6
日目あたりに症状が出現していることが多いということです。
ツアー中に発症するのではなく、ツアーが ( 一連のダイビング )
が終了してから発症しているということです。症状が
出現したからダイビングを中止しているのではなく、計画通りに全ての潜水が終了したあとに、症状が出現しているとい
うことです。おそらく、毎日潜水することによって窒素の蓄積が起こること、少々できたバブルが症状を出す程度ではな
かったが、毎日の潜水で徐々に大きくなってしまい最後になって症状が出た、ということもあるかもしれません。また、も
しかすると、連日ダイビングをしているときには症状があっても気づかず、すべてのダイビングが終了して、落ちついて
から症状に気づくのかも知れません。
49歳 女性 潜水歴8年 110本 沖縄 4日間毎日潜水 1日2~3本 18~32m 4日目 : 1本目20m55分 安全停止3分 休息1時間20分 2本目24m54分 安全停止3分 5日目 : 24時間後航空機搭乗 誘引 : 40歳以上(+) 肥満(-) 古傷(頚椎)(+) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(毎日)(+) 脱水(-) 体調不良(-) 月経前(?) 月経中(?) 水温(?) 冷え(ウェット)(?) 水深30m以上(+) 3本/日以上(+) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(+) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(-) 高所移動(-) 航空機搭乗(+) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(-) 潜水前水分補給(?) 潜水後水分補給(?) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 右膝痛(翌朝18時間後) (症状があったが24時間後航空機搭乗) 両手のしびれ感(翌々日早朝) 両上肢のピリピリ感(翌々日) 頭がボーっとする(3日後) 治療 : Table6 4回 経過 : 両手のしびれ感残存(3ヶ月以上) (治癒の遅れ:女性・年齢が高い・古傷の関与) |
● ケース 11 : 減圧症治療後の初めて復帰ダイビングによって発症した症例
脊髄症状を伴う減圧症の場合、米国基準では、完治後 6 ヶ月目からダイビングに復帰してもよいという基準を設け
ており、我々も 6 ヶ月程、経過すれば、再発する率は結構少なくなるということをお話ししています。しかし、 6
ヶ月後
に潜水を開始した方でも、 1
回目のダイビングで、再度、減圧症にかかってしまう方もいます。症状はなくなっていても
やはり組織はまだ治ってはいなくて、完治していなかったということになります。減圧症にかかった方の復帰ダイビング
は、特に、慎重であってほしいと思います。
26歳 女性 潜水歴4年 60本 東伊豆 9ヶ月前に減圧症(脊髄型)で治療・右前腕の感覚障害残存していた 今回の潜水 1本目 : 19.5m 32分 誘引 : 40歳以上(-) 肥満(-) 古傷(頚椎)(+) 減圧症既往(+) 潜水ブランク(+) 前日の飲酒(-) 脱水(-) 体調不良(-) 月経前(-) 月経中(-) 水温(22)(+) 冷え(ウェット)(+) 水深30m以上(-) 3本/日以上(-) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(-) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(-) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(+) 水面休息(+) 潜水前水分補給(+) 潜水後水分補給(-) 手当 : 酸素吸入(-) 投薬(-) |
症状(発症) : 前回より症状多彩 右上肢のしびれ感(翌々日):痛覚・冷覚低下 右下肢のしびれ感(翌々日):痛覚・冷覚低下 両手のしびれ感(翌々日早朝) めまい(浮動感) 治療 : 発症後25日後に来院 Table6 3回 経過 : 前回の後遺症と同様、右前腕の痛覚低下残存 |
● ケース 12 : ダブルクラッシュ
減圧症に尺骨神経麻痺を伴っている症例です。ダブルクラッシュというのは、 2
つの要因が重なることによって、症
状が出現することをいいます。私たちが臨床的に経験する機会が多いのは、神経根炎、頚椎の骨の変形、尺骨神経
麻痺、椎間板ヘルニアなどです。これらのいずれの病気でもありえますが、軽くて症状が出現しなかった場合、潜水に
よって若干の気泡がその部位にできてしまうと、その部位に一致する症状が出現するというものです。整形外科などで
既に尺骨神経麻痺として治療されている場合もありますが、実際には減圧症と尺骨神経麻痺が一緒になっていること
がありまして、高気圧酸素治療がファーストチョイスの治療になるわけです。
38歳 男性 潜水歴6年 45本 サイパン 3日間毎日潜水 1日2~3本 18~36m 3日目 : 1本目26m45分 安全停止?分 休息1時間40分 2本目22m48分 安全停止?分 4日目 : 20時間後航空機搭乗(機内で入眠) 誘引 : 40歳以上(-) 肥満(+) 古傷(-) 減圧症既往(-) 潜水ブランク(+) 前日の飲酒(+) 脱水(-) 体調不良(-) 月経前(-) 月経中(-) 水温(?)(-) 冷え(ウェット)(?) 水深30m以上(+) 3本/日以上(+) 激しい運動(-) 潜降・浮上の繰り返し(-) 急浮上(+) エアー供給不良(-) 潜水直後温浴(-) 潜水後の運動(-) 高所移動(-) 航空機搭乗(-) 予防 : メディカルチェック(-) コンピュータ(+) テーブル(-) ナイトロックス(-) 安全停止3分以上(?) 水面休息(-) 潜水前水分補給(?) 潜水後水分補給(?) 手当 : 酸素吸入(-) 投薬(-) |
(尺骨神経麻痺との併発) 症状(発症) : 左前腕のしびれ感 (航空機搭乗後に発症・潜水終了後23時間) 左肘関節痛 両肩こり 全身疲労感 治療 : 整形外科通院後受診(発症後25日後) Table6 3回 経過 : 左前腕のしびれ感残存 |
< 予防 ・ 対策 >
● ダイビング前
減圧症を発症させる誘因を除去しておくことが必要です
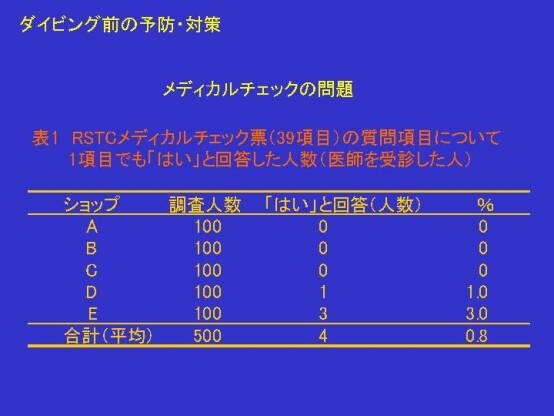
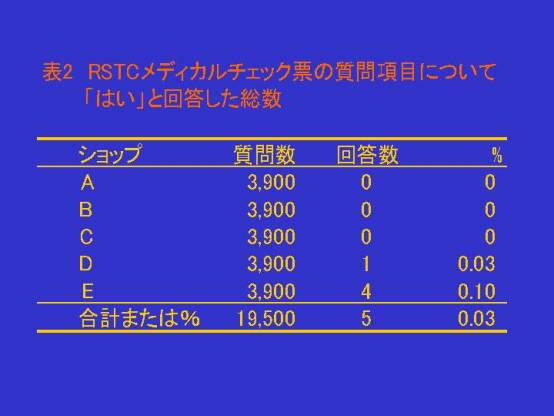
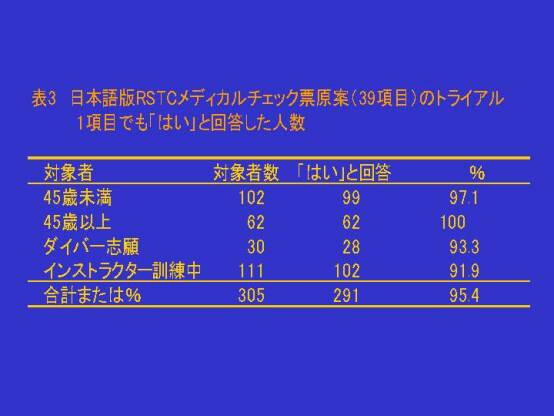
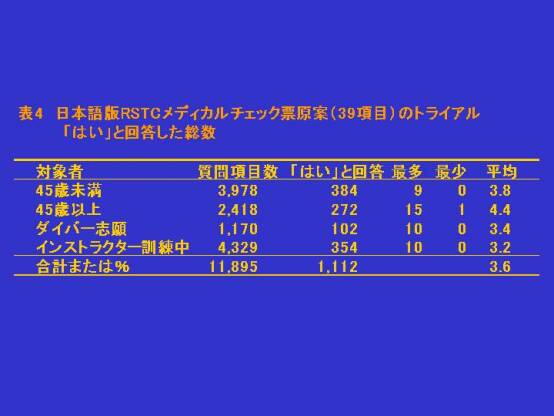
・ メディカルチェックは非常に重要です
メディカルチェックを怠っていたために、潜水中に死亡したり、減圧障害にかかったというケースが多数あるからで
す。
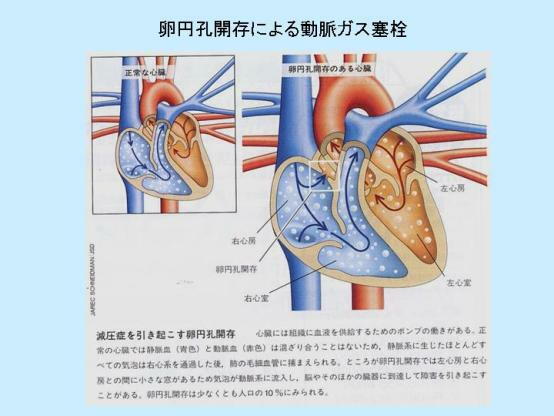
・ 卵円孔開存の問題点
卵円孔開存は心臓の形態的な特徴ですが、最近、問題視されています。卵円孔開存がある場合は、減圧症にならな
いための潜水後の工夫が必要です。
・ 器材の問題
ナイトロックスボンベを使用することによって、減圧症を減らすことができるかもしれません。


● ダイビング中
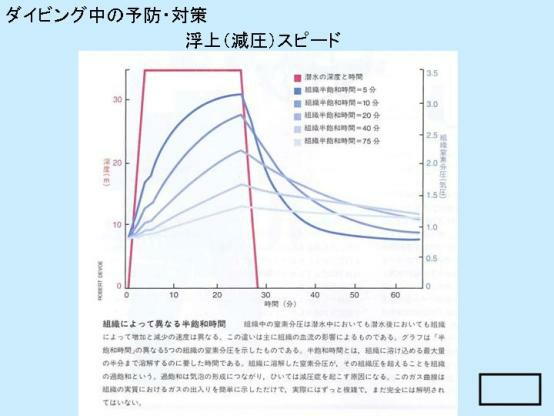
・ 浮上 ( 減圧 ) スピード
レジャーダイバーの多くは、浮上スピードが早すぎる傾向があります。脊髄は窒素の排泄が速い組織ですから、もう
少しでも浮上スピード ( 安全停止も含めて ) を遅くすれば発症率は減らせるかもしれません。
・ 安全停止
安全停止は、一般に 3
分程は行われていますが、そのようなダイビングプロフィールであっても普通に減圧症にな
っています。水深 3-5m で 10-15
分程度の安全停止をとれば減圧症の発症率はもっと減らせるのではない
かと考えます。

・ 潜降・浮上を繰り返すダイビングも気泡形成に影響する可能性があります
極端な潜降・浮上を繰り返すダイビングは控えたほうがよいと思います。
|
|
● ダイビング後
・ 高所移動
潜水後の高所移動をする場合は、当日の潜水終了直後の反復グループ記号を F より若くしておけば、潜水終了後
3-5 時間のうちに標高 400m の地点を通過しても減圧症はほとんど起こりません。
・ 飛行機の搭乗
飛行機搭乗は潜水終了後 18 時間以降にするべきです。
潜水後の高所移動 ・ 潜水終了時点の反復グループ記号をFより若く ・ 3-5時間後に標高400m通過OK ( Fダイバーであっても通過時にはA-Cになっている ) 飛行機搭乗 ・ 潜水終了後18時間以上あけて |
・ 自己診断
ルレットで痛覚を検査する。全身をルレットで触り、左右差をみたり、胴体と手・足の方とで差がないかを調べます。
また、保冷剤によって冷覚も調べます。同じく左右差や部分的に冷たく感じるのが遅れる場所があれば、減圧症の
可能性が高くなります。

・ 酸素吸入
減圧症の疑いがもたれたら、現地で速やかに酸素を吸入するのが効果的です。数 10 分の酸素吸入だけでも効
果を実感することは多いものです。

・ いつ、どこの病院の何科を受診するべきか
減圧症の症状は多様です。たとえば ( おおまかに出現しやすい症状の順に )
関節痛 ・ 手足のしびれ ・ だるい ・ めまい ・ 筋肉痛 ・力が入りにくい ・ 皮膚のちりちり感
頭痛 ( 頭がボーっとする ) ・ 息切れ ・ 発疹 ・ 難聴 ・ 肩こり
などです。減圧症は、非常に特殊であるため、見逃されやすく、他の病気として治療されている場合も少なくありま
せん。ダイバーでは、ダイビング後に何らかの症状が出た場合、または、体調不良が続く場合、度々同じような症状
を繰り返すような方は、一度、減圧症を疑う必要があります。
|
|
これらの予防・対策については、来月号 ( 2004 年 3 月号
)のマリンダイビングの救急ハンドブックにも書いてい
ますので、見ていただくとまとまりがつくかと思います。
15