Medical Information Network for Divers Education and Research
�@�_�C�o�[���s���}�l�[�W�����g
�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@���@�O�T�@�@
���{��w���q���E�F����w�q������
�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@ ���q���q��w����

�y �͂��߂� �z
�@���̃Z�~�i�[�̖ړI�� �u ���� �v
�ł���ƔF�����܂��B����͍��ۓI�Ȉ�w�����^����鑽���̉Ȋw�I�m���ƕ�
�@�ɍ����������̂łȂ���Ȃ�܂���B���N���G�[�V�����E�_�C�r���O�̎��͉̂����ł��������̂ɑ�������
�ݔ�������ꏊ���痣�ꂽ�n��ŋN������̂ł��B���̂��߁A�_�C�o�[���g�� �g �����a �h �A���邢�� �g �����a �h
��
�a�ԂɌW���m���ɏn�m���Ă��邱�Ƃ��K�v�Ƃ���Ă��܂��B�����̐�发�����s����Ă��܂����A������w�̕���A
���ɁA���N���G�[�V�����_�C�r���O���L���K�w�A�y�єN��ɕ��y����ɂ�A�a�Ԋw�I�Ȓm�����ς���Ă��܂����B����
���́A�f�[�^�[�x�[�X�̒~�ς��瓾����m������@�́A�����Ƃ��V�����f�[�^�[����ɂ��Ȃ��ƁA�����ɒ��Ȃ��̂�
�Ȃ��Ă��܂��������ɕ����Ă��܂��B
�@�܂��A�ŋ߂̓��N���[�V�����_�C�o�[�̃_�C�r���O�X�|�b�g�����E�̊e�n��ɉ��тāA���ۋ��͂̕K�v�����w�E����
�镪��ł�����܂��B���̏��c���Z�~�i�[���܂��A�_�ސ�E�É������݂̂Ȃ炸�A���ꌧ�ƁA�܂��C�O�ɂ����鋳��Ƃ�
���������K�v�ł���܂��傤�B
�@���̊ϓ_����A�ȉ� �Q�W ���� �o���������@�o�������� ���g���Ă������������܂��B
�y ���e �z
�@�����^����ꂽ�e�[�}�́u �_�C�o�[���s���}�l�[�W�����g
�v�ł���܂��B���^�ɂ������Ă���܂����A���R�搶�̍���
���b�ŁA���{�� �g �f�a�q �i �O���[�g�o���A���[�t �j�h
�ƌ����A����ƂƂ��ɂ��̐_�ސ쌧�^�߂��琼�ɓ��ɂ܂łɂ���
�Ẵ_�C�r���O�̃��b�J�ł��B
�@�_�C�o�[�̋~���̐��A�����a�C�ɂȂ����Ƃ��ɂ���ɗ������������Ñ̐��͓��C��w�����S�ƂȂ��Ĕ��ɗǂ�
����Ă���������Ǝv���܂��B��قǂ̔��\�ł��C���X�g���N�^�[�̕��X�̌����ǗႪ�����o�Ă��܂����B�_�C�o�[��
���X�ɂ��A�����ƕ����Ă����������Ƃ��厖�ł���Ǝv���A���������ł��b�����Ă������������Ǝv���܂��B

�@�P�@�C�M���X�̏����̎p���o�Ă���܂��B������ �P�T�O
�N���炢�O�̃C�M���X�Œn���S������Ă���܂����̂ŁA���C
�@�@�@���������C���ɖ߂錸���̎��ɋN����a�C�A�����a�i �b�������������@�������������� �^
�P�C�\���a �j����������
�@�@�@�o���̂ł��B�������ɂ͐����ł������悤�ȏǏ���o���A����Ƀx���Y�Ƃ������O�������܂����B
�@�@�@�x���Y�Ƃ����̂͂ǂ����痈�Ă���̂ł��傤���B �P�V
���I�ɃM���V���Ńy�`�R�[�g�𒅂����M�w�l���A�悿�悿�q
�@�@�@���R�̂悤�ȕ������A �g �x���Y �h
�����s���Ă��܂������A���̕������ƕa�C�ɜ�����l�̎p�Ƃ悭���Ă����̂Ńx
�@�@�@���Y�ƌ����Ă���܂����B
�@�@�@�p��Ńx���Y�Ƃ����� �u �Ȃ��� �v
�Ƃ����Ӗ��ł�����A�����Ȃ��ĕ����Ƃ����Ӗ��Ȃ̂��낤�Ǝv���܂��B������
�@�@�@�� �g �c���������f���@�c������������ �i �����v�a �j ���邢�͐����v�a
�i �b�������������v���������f���@�c������������ �j �Ƃ����Ă���
�@�@�@�܂����B�ŋ� �P�X�X�P
�N�A��͂�C�M���X�̈�w�O���[�v������������a�A �c�b�h �ƌ������ƌ��߂܂����B
�@�@�@�ł́A�Ȃ������a�A �c�b�h �i �c������������������������ �h������������ �j
�Ƃ����̂ł��傤���B���₱�̕a�C�͉F����s�m�ɂ�
�@�@�@�N����܂��B�܂��A�q��@�p�C���b�g���}���Ȍ����ŋN����܂��B�]���ă_�C�o�[������H���ɏ]��������X�����@
�@�@�@�łȂ��A���̕����F���̕��ɂ��ǂ�ǂ�L�����Ă���킯�ł��B���A���E�̈�w�G���A���邢�̓C���^�[�l�b�g
�@�@�@���ł� �g �c�b�h �C�����a �h �Ƃ������t���g���Ă��܂��B�ł�����F�l�ǂ������ꂩ��͌����a���邢��
�c�b�h �Ƃ�
�@�@�@��������Ă��������B�����a�ƌ����̂͌����Ƃ�����҂����܂��B�������A���������⌸����Q�ƌ����Ă͂�������
�@�@�@����܂��B�ݏ\��w����ᇂ͈ݒ���Q�ł͂Ȃ� �u �ݒ��a �v
�ł��B�]���ĕa�C�Ƃ������ق�����낵���ł��B
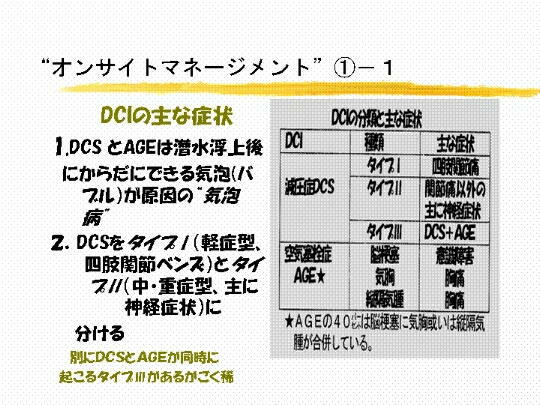
�@�Q�@���� �c�b�h �Ƃ����̂͂ǂ��������̂ł��傤���B����͌����ǁA �c�b�r �ł����� �^�C�v �T
�E �^�C�v �U �Ƃ�����
�@�@�@���̂ɕ������܂��B �c�b�r �Ƃ�����͋�C�ǐ��A �`�f�d �Ƃ������̂ł��B����̓_�C�o�[���ԂȂ� �g
�G�A�[�G
�@�@���{ �h �ƌ����Ǝv���܂��B �G�A�[�G���{
�Ō��\���Ǝv���܂��B �`�f�d �Ƃ������܂����A�G�A�[�G���{�ƌ����Ă��C
�@�@�@�O�ł��ǂ��킩��܂��B
�@�@�@�Ȃ����ǂ��邩�͂��̎��ɂ��b���܂����A�����a�A���� �c�b�r �^�C�v �T �E �^�C�v
�U �� �`�f�d �̎��Ö@�͈Ⴄ
�@�@�@�̂��ƌ����ΑS�������ł��B���ݗ��҂̎��Ö@�ɕς��͂���܂���B�G�A�[�G���{������Ƃ����č��� �i �U
���
�@�@�@�� �j�Ĉ����Â�����K�v�͂Ȃ��ƌ������_�ɒB���Ă��܂��B
�@�@�@�����a�̏Ǐ�ł����A�����ǁA �c�b�r �ł��낤����C�ǐ��A �`�f�d �ł��낤���A�C�A�������ɂȂ��Ă��܂��B
�@�@�@�Ⴄ�̂͋C�A�̒��g���A �c�b�r �͒��f�ŁA �`�f�d �͋�C�ł��B�C�A�̒��g���Ⴄ�����ŗ����Ƃ�
�g �C�A�a �h��
�@�@�@����܂��B
�@�@�@�c�b�r �� �^�C�v �T�A����̓A�����J�l�Ȃǂ� �g �y�C���I�����[ �h
�Ƃ������܂����A�l���߂̒ɂ݂ł��B�y��
�@�@�@�^�A������ �u �X���C�g �v �Ȃ��̂ł��B���� �^�C�v �U�A�����
�u �}�C���h �v �Ƃ� �u �V�r�A �v �ƌ����Ă��܂����A
�@�@�@�� �E �d�nj^�̂��̂Œ����_�o�n���N���ꂽ���̂ł���܂��B�ʂ� �^�C�v
�V �Ƃ������̂�����܂��B����͐��E
�@�@�@�ʼnߋ� �P �Ⴉ �Q �Ⴕ������Ă��Ȃ��̂ŁA�܂�����͂قƂ�ǂȂ����̂Ǝv���Ă��������B
�@�@�@�G�A�[�G���{���Y���ɂ� �R
�̃^�C�v������܂��B��͔]�ɂ����^�C�v�A�ʏ�l�Ԃ������Ă���A���邢�͋�
�@�@�@�C�ƌ������̂͏�̕��ɏオ��܂�����]�̕��ɍs���̂͌��܂��Ă��܂��B�������A��C���]�̏Ǐ��łȂ��A
�@�@�@�K���x���j��x���̋�C���O�ɘR��A�C���ƌ����x�̊O���ɏo����C���x�����k���܂��B������͐S���̎�
�@�@�@��ɋ�C���R���c�u�C��ł��B�]�Ǐ�ɁA���̗��҂���������䗦�͂������� �T�O
���ȏ��ł��B�K���ǂ���
�@�@�@���̏Ǐ]�̓�����C�ǐ��ǂƈꏏ�ɂ���Ǝv���Ă��������B

�@�R�@�c�b�h �̔��ǎ��Ԃ𒍈ӂ��Ă݂Ă��������B�����ɏ����Ă��钆���l�Ƃ����̂́A �T�O
���̐l�����ǁA�Ǐo��
�@�@�@���Ԃ�����킵�Ă��܂��B����� �S�W�O �l�̕č� �c�`�m ���v�͂������̂ł��B �^�C�v �T�͂������� �P
����
�@�@�@���炢�Ŕ��ǂ��A �^�C�v �U �� �P ���Ԃ��炻��ȓ��Ŕ��ǂ��Ă��܂��B
�@�@�@�G�A�[�G���{���Y���͔��ɑ����A������ �P
���ȓ��ɔ��ǂ��Ă��܂��B���������āA�Ǐ������ꂽ�Ƃ��̓G�A
�@�@�@�[�G���{���l���Ȃ���Ȃ�܂���B��قǂ̃f�[�^�[���݂� �g �G�A�[�G���{�͂₯�ɏ��Ȃ��Ȃ� �h
����ł͂Ƃ�
�@�@�@�����E�ɒp���������ĕł��Ȃ��Ǝv���܂����B�Ƃ����̂́A����[���b�p�A���ɃC�^���A�Ȃǂ́A���N���G�[�V��
�@�@�@���E�_�C�r���O�ł̃G�A�[�G���{�� �R�O ���ȏ�Ƃ����Ă���A�G�A�[�G���{���ԈႦ�āA �^�C�v
�U�̒����_�o
�@�@�@�Ǐ�Ƃ����Ⴊ�A�č� �c�`�m �̕ł� �P�^�S �߂��ɒB����ƕ��Ă��܂��B
�@�@�@����͎��ǂ���t�̑��̐f�f�\�͂ɖ�肪����̂ł��B������������シ���ɔ��ǂ����Ƃ��̓G�A�[�G���{���l
�@�@�@���Ȃ���Ȃ�܂���B���ǂ��������Ő��������ɕ|���̂̓G�A�[�G���{�ł��傤�B�������͗ǂ��Ȃ��ł����A����
�@�@�@�ǂ͖��𗎂Ƃ��킯�ł͂Ȃ��|���Ȃ��ƌ����邩���ƁA�R���搶������������Ă��܂����A�C���X�g���N�^�[�̕��ł�
�@�@�@�����Ǐ�A�_�C�o�[�̕��X�������ɐf�f������ƌ������Ƃ������ł��B���������āA���� �i �I���T�C�g �j
��
�@�@�@���m�Ȑf�f������K�v�͂Ȃ��Ƃ��l���������B�I���T�C�g�ł́A�I�m�ȃ}�l�[�W�����g�����₭���Ă���������
�@�@�@���ƌ����̂����_�ł��B

�@�S�@�܂��A�����Ǐ��I�m�ɔc�����邱�Ƃ��K�v�ł��B�܂� �^�C�v �T�A �g �y�C�� �h �Ƃ�
�g �y�C���I�����[ �h �A����
�@�@�@�́A �u �X���C�g �v �Ƃ����������́A�������̎d�����n�߂� �S�O
�N�قǑO����h�C�c���p��Ŏg���Ă��܂����B
�@�@�@�Ȃ����Ƃ����ƁA���{�ł͑吳���ォ������H�� �g �P�C�\�� �h
�����ɐ���ł���܂����B���Ƃ��A���N��
�@�@�@���]�̔��d�����A�����̋��c��ɂ����鋴�A�i��A���F���Ȃǂ��P�C�\���ő����܂����B�����̒n���S��
�@�@�@�Ⴂ�܂����A�����̍H���ő������̊��҂�����o���Ă���܂��B
�@�@�@���a �P�U �N�A�֖�g���l�����������܂������A�����ł͖� �Q�O�O�O �l�̐����a���o�Ă��܂��B���̎����
�g �y�C
�@�@�@���I�����[ �h ���ǂ̂悤�Ɍ����Ă������Ƃ����܂��ƁA�g �C�b�` �h �Ƃ�
�g �j�O�� �h �Ȃǂ̌��t���g���Ă��܂��B
�@�@�@���̌��t�́A �V�O �N���������݂��g���Ă��܂��B
�@�@�@���� �g �}�C���h �h �� �g �i���l�X �h �Ƃ����A�u ���т� �v
�������܂��B���т�Ƃ����̂� �g �l���̐_�o�����т��
�@�@�@�h
�Ƃ����\���ł��B���s���Ɍy����Q���ł�ꍇ�� �i���l�X ���g���܂��B�������A�����i���l�X�Ƃ����\����
�@�@�@�g �V�r�A �h �ȏǏ�Ɉڍs���� �u �O��Ǐ� �v
�ł���Ƃ����ꍇ������܂��B�����Ȃ��Ȃ�A�ӎ��ɏ�Q�h���ł�Ȃ�
�@�@�@�V�r�A�ɂȂ邱�Ƃ�����̂ŁA�}�C���h���y�����Ă͂Ȃ�܂���B

�@�T�@�G�A�[�G���{���Y���� �c�b�r �� �^�C�v
�U �Ƃ����͔̂��ɏǏǂ����Ă��܂��B���̕\�͕č� �c�`�m �̃f
�@�@�@�[�^�[��͂ŁA�����͕č� �c�`�m �̐f�f�A�c���̓_�C�o�[�ŏ����Ǐ���t���� �c�b�h �̕��ށi ���x
�j�ł��B
�@�@�@�y�C���͌y���X���C�g�A�����x�}�C���h�A�y�яd�ǃV�r�A�Ƃɕ����Ă��܂��B�_�C�o�[�̕��X���y�C���ƌ�������
�Q
�@�@�@���A�}�C���h�Ɖ��߂������� �X ���A��P�O
�������̓G�A�[�G���{�������Ƃ������Ƃł��B�V�r�A�ƃ_�C�o�[��������
�@�@�@�̂� �R�T ���A�R ���� �P ���G�A�[�G���{���Y���Ȃ̂ł��B��قǂ̔��\���v�� �u ��������͂܂���
�v�A����͌�
�@�@�@�����܂���˂Ǝv��������ł��B����͂ǂ��Ɍ��������邩 �Ƃ����Ɖ�X��ÊE�Ɍ���������̂ł��B�_�C�o
�@�@�@�[�̕��ӔC������킯�ł͂���܂���B�����_�o�Ǐ���A �^�C�v
�U ���Ǝv���Ă��܂��̂ł��B��ÊE��
�@�@�@���e���ł��B������w�̋��炪�\���ɍs���Ă��Ȃ�����ł��B
�@�@�@�y�C���Ɣ��f�������� �R�P ���A�}�C���h�Ɣ��f�������̂̂��� �V�T �����i���l�X�A �^�C�v
�U �������̂ł��B
�@�@�@��قǂ̔��\�ł� �^�C�v
�U �͂����Ƒ��������Ƃ���������Ă��܂����B���N���G�[�V�����E�_�C�r���O�ł́A������
�@�@�@�̂����A �R ���� �P �� �^�C�v
�T �ł��B�m�̓������킸���̔䗦�ł��B���̗��ƈႤ���ʂ́A�f�f�����t��
�@�@�@���ɐӔC������܂��傤�B

�@�U�@�����ǂ͂ǂ����ċN���邩�Ƃ����ƁA�Ⴆ�A�̂̋ؓ��g�D���X�|���W�ƍl���Ă��������܂��B�^���p�N�����q�̂�
�@�@�@���ȏ����Ȃ��́A����� �k�N���A �Ƃ����Ă��܂��B���f�������n�����悤�ȏ�ԂɂȂ�ƁA���̃X�|���W���i��
�@�@�@�����ɏ����ȖA�ɂȂ��ĂłĂ���A���ꂪ �g �}�C�N���o�u�� �h
�ł��B����͋ؓ��^���A�_�C�r���O�̂悤�Ȏ葫��
�@�@�@�������ؓ��^���ŗh�����A���̎ʐ^�̂悤�ɏ����ȖA�Ƃ��ċؓ��g�D����łĂ���̂ł��B���ꂪ���Ƃŏq�ׁ@�@
�@�@�@��A������l���߂ɂł����}�C�N���o�u���ŁA���ꂪ�A���̐_�o��ɂ� �g �ɂ� �h
�Ƃ������o�ɂȂ�̂�
�@�@�@���B

�@�V�@�g�D�k�N���A���f�ɂȂ��Ăł����}�C�N���o�u�����ǂ��Ȃ邩�A�Ⴆ�ΐ��̓������R�b�v�̒��ɃL�����h���i�X�C�j
�@�@�@�����܂��B�L�����h���̕\�ʂ͂�₵�Ă���a�����̂��ߐ���e���܂��B�ʐ^�̂悤�ɕ\�ʂɖA����������
�@�@�@�ł��܂��B�}�C�N���o�u���́A�����ȃG�l���M�[�ŖڂɌ�����悤�ȃo�u���ɐ������܂��B����́A�э��ǂɂł�
�@�@�@��o�u���l�q��\���Ă��܂��B

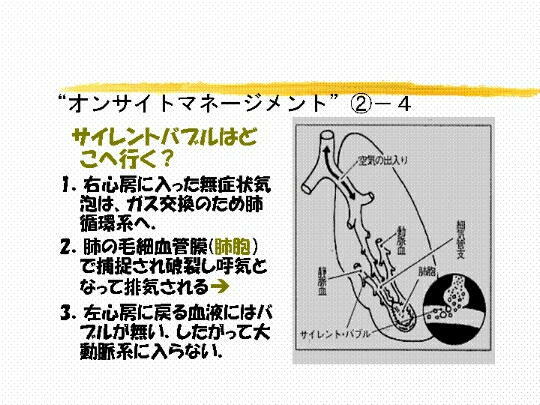
�@�W�@���̌�A�o�u���͂ǂ��Ȃ�̂ł��傤���B���炾�̖������� �i �Ö��� �j
�ɓ���A�ǂ�ǂ�S���̕��֏オ���Ă���
�@�@�@�킯�ł��B�S���̉E�S�[�A�x�ŃK�X��������O�̕����ɓ���܂��B�����ʼnE�S�[����x�̌��ǂɑ����Ă�����
�@�@�@���B���̎��A�_�C�o�[�ɒ��f������Ă܂��ƁA�g �U�[�A�U�[�A�U�[ �h
�Ƃ��������������܂��B����́A�o�u��������
�@�@�@�̒��ɂ��邱�Ƃ��Ӗ����Ă��܂��B�������A�Ǐ���Ă��܂���B����Ǐ�C�A�A�g �T�C�����g�o�u�� �h
��
�@�@�@�����܂��B
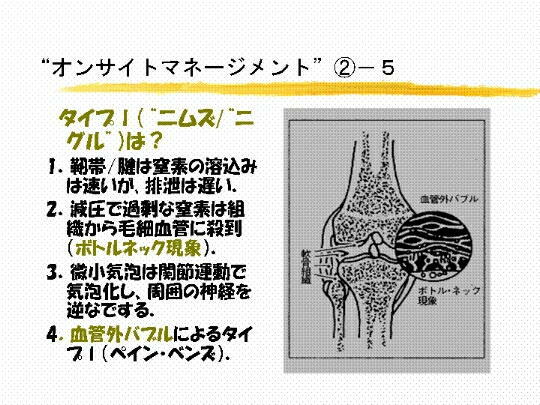
�@�X�@�����T�C�����g�o�u���͂ǂ��֍s���̂ł��傤���B�x���K�X����������ꏊ
�i �x�E �j �͔������łł��Ă��܂��B
�@�@�@���̃o�u���͖���ʂ��ČċC�Ƃ��Ĕr�C����Ă��܂��܂��B�o�u���͔x�E����ʉ߂���قǏ����Ȃ��̂������
�@�@�@���B�o�u���͌ċC���ł�r�S���A�r�C����Ă��܂��̂ł��B�]���āA���S�[�ɖ߂铮�������ɂ͋C�A���c��Ȃ��A
�@�@�@��z�n�Ƀo�u��������Ȃ����ߖ��Q�Ȃ̂ł��B���ꂪ�A���Ǐ��A�g �T�C�����g�o�u�� �h
�ƌ�������̂ł��B
�P�O�@�C�A���ł��Ǐ����o�u���ɂ͓�̃^�C�v������܂��B��͑̂̊߂Ȃ����f�K�X�̎�荞�݂͔��@
�@�@�@��ɑ������A�r���͒x���ꏊ�ɂł���o�u���ł��B���������ꏊ�̑g�D�ɉߏ�Ȓ��f���n������ŋ}�Ɍ�����
�@�@�@�܂��B���̌������_�C�o�[�ɓ��L�Ȍ����ł��B�퓬�@�̃p�C���b�g���ǂ�Ȃɋ}�㏸���Ă��A �P
�C���ȓ��̌���
�@�@�@�ł��B�F����s�m���D�O���������l�ł��B
�@�@�@�_�C�o�[�͐��C���Ƃ����������}���ɋN����̂ł��B���̂��߁A�g�D���ɗn�����ߏ�Ȓ��f�K�X���A
�g �{�g
�@�@�@���l�b�N���� �h
�Ƃ����A������y�b�g�{�g���̋�����������琅���ł�Ƃ��A�{�g���̒����A���Ɏ�����
�@�@�@�ۂ����炾�̑g�D���ɔ������܂��B���ꂪ �g ���NJO�o�u�� �h
�Ƃ�������̂ŁA�l���ߑg�D�ɂł���ƁA�o
�@�@�@�u�������͂̐_�o���t�Ȃł��A �g �y�C�� �h ������ �g �y�C���I�����[ �h �Ƃ������̂ɂȂ�܂��B
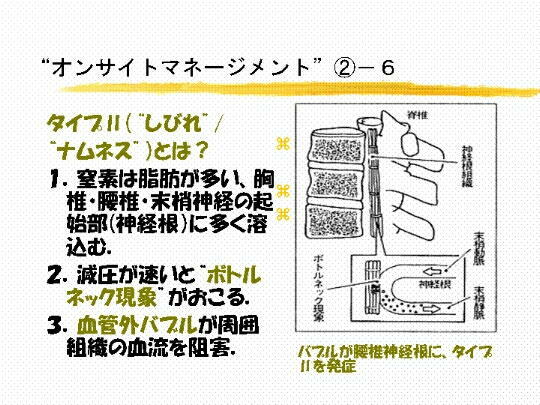
�P�P�@�l���ߑg�D�Ɏ�����������̂̑g�D�͋��ł⍘�ł���ł�_�o�̍����A�_�o���ƌĂ��ꏊ�ł��B����
�@�@�@�悤�ɃK�X�̗n�����݂͑������r�o�����ɒx���g�D�ł��B�����Ɍ��NJO�o�u�����ł���ƁA �^�C�v �U�̃i��
�@�@�@�l�X�AჂ�ƌĂ��Ǐ�������炵�܂��B
�@�@�@���ł⍘�ł̖����_�o���ɑ����n�������f�K�X���A�g �{�g���l�b�N���� �h
���N�����ďǏ��ꂽ�̂ł��B
�@�@�@���NJO�o�u�����g�D�̌�����j�Q�����ׂɋN�������Ǐ�ł��B���Ƀ��N���G�[�V�����_�C�o�[�ɑ��� �^�C�v
�U��
�@�@�@���ۂł��B
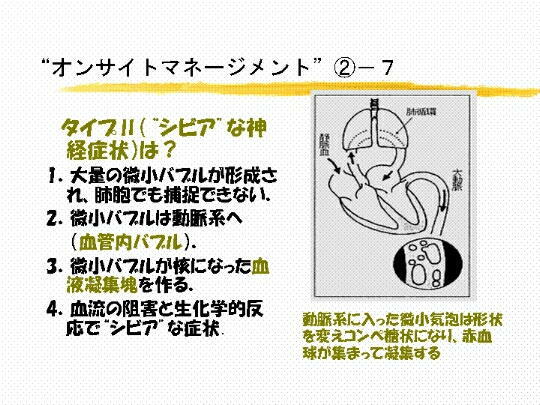
�P�Q�@���� �^�C�v �U �� �V�r�A
�Ƃ����̂͂ǂ����Ăł���̂��B�̂Ƀo�u���A�����T�C�����g�o�u������������o��������
�@�@�@���܂��ꍇ���l���Ă��������B�J��Ԃ��̖����ȃ_�C�r���O�Ō��������ĕ��サ�����ȂǁA�x�E�Ńo�u����ߑ�
�@�@�@�����ꂸ�A���������Ƀo�u���������Ă��܂��ꍇ�ł��B
�@�@�@�����������Ƃ��Ă��A �g ���Ǔ��o�u�� �h
���ł����̂ł��B���̌��Ǔ��o�u�������������Ō`��ς�������������
�@�@�@����ɂȂ��Č�����j�Q���A���t�Ɗ����N����Ԍ��������t����������܂��B�Ԍ����ÏW�̌`���ł��B�g
�@�@�@�D�̌����j�Q�ƂƂ��ɁA�����w�I�Ȕ����������łĂ��̑g�D�ɂ��낢��ȏǏ��\���̂ł��B

�P�R�@�] �E �Ґ��Ȃǒ����_�o�n�A�����ɁA���̋�������̂��̂��ł���ƁA�V�r�A
�Ȓ����_�o�Ǐ��ċz�z��
�@�@�@���\���̂ł��B�������Ȃ��A�G�A��ȂǂŋN����ꍇ�ł��B
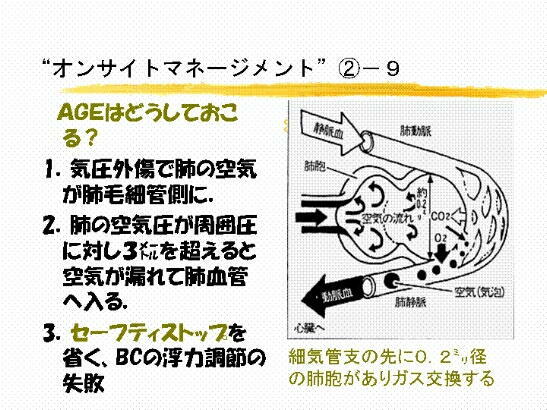
�P�S�@�G�A�[�G���{���Y���͂ǂ����ċN���邩�B�x�E�͔��ɔ����A�� �Q ����
�̖��ł��B�x�E�ł͌��t�̃w���O���r��
�@�@�@���Y�_�K�X����o���A�_�f����荞��ł��܂����A�x�̓��O������ �R ��
����ƁA�x�̋�C���R�ꓮ������
�@�@�@�ɘR��o�čs���܂��B�Z�[�t�e�B �E �X�g�b�v ����������A���邢�� �a�b
�̕��͒����Ɏ��s�����ꍇ�̕���
�@�@�@���ȂǁA��C�������ɘR���̂ł��B

�P�T�@���ꂪ�]�֍s���ƁA�߂܂���ӎ���Q�ق��A���낢��ȏǏ�������܂��B�����̒ɂ݁A���S�Ǘl�̋��ɂȂǁA��
�@�@�@�̏Ǐ命���Ɍ����܂��B�G�A�[�G���{�ɂ́A���낢��ȏǏ�����̂ł��B�G�A�[�G���{�́A���S�ɁA
�@�@�@���S�ǂ̂悤�Ȓɂ݁A���������Ƃ����ɂ݁A���� �R ������ꍇ�́A �^�C�v �U
�̃V�r�A�Ȃ��̂ł͂Ȃ��A�G�A�[�G��
�@�@�@�{�Ǝv���Ă��������K�v������܂��B�č� �c�`�m �ł� �V�r�A �Ȃ��̂� �R�T ���A�}�C���h��y�C���̂����� �X
�����G
�@�@�@�A�[�G���{�ł����B
�@�@�@���� �c�r�b �� �V�r�A
�Ȃ��̂ƃG�A�[�G���{�̏Ǐ�̋�ʂ�����̂ł��B�ł�����A�_�C�o�[���،����锭�ǎ�
�@�@�@�̃_�C�r���O���A��t�͂悭�����Ȃ���Ȃ�܂���B�Ǐ�G�A�[�G���{�� �^�C�v �U
���ӕʂ��邱�Ƃ͔�
�@�@�@��ɓ���̂ł��B�G�A�[�G���{�� �W�O ���� �^�C�v �U
�̏Ǐ�Ɏ��������Ǐ���̂Œ��ӂ��Ȃ���Ȃ��
�@�@�@����B
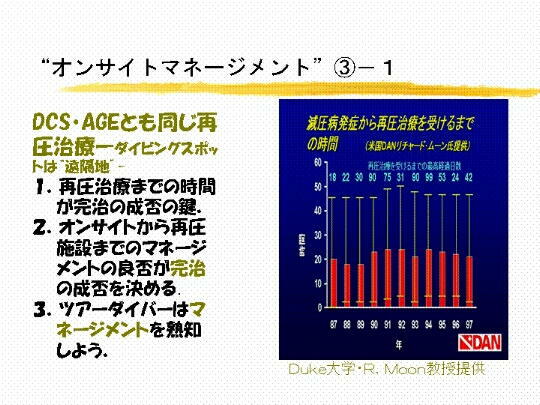
�P�U�@�_�C�r���O�X�|�b�g�̓��]�[�g�Ƃ����� �g ���u�n �h
�ł��B����Î{�݂��痣��Ă��邽�߁A�a�@���e�܂Ŏ�
�@�@�@�Ԃ�������܂��B�Ĉ����Â܂ł̎��Ԃ��A���ǂ��c�����c���Ȃ����Ƃ������ʂɂ������܂��B
�@�@�@����́A �P�X�W�V �N���� �X�U �N�܂ł� �P�O �N�Ԃ̕č� �c�`�m ���v�ł����A���N���ς��� �Q�O
���Ԃ��炢��������
�@�@�@���܂��B�A�����J�͑傫���ł�����A���{�ł͂����ƒZ����������܂��A�}�l�W�����g�̗ǔہA�����F�l������
�@�@�@���Ȃ����Ă��邱�Ƃ����ɑ厖�ł��B���Ƀc�A�[�_�C�o�[�������p���I�Ȃǂ����u�n�ł���������Ȃ����
�@�@�@��܂���B

�P�V�@����́A�J���t�H���j�A�B����w���T���W�F���X�Z�ɂ���`�F���o�[�ł��B���C��w�̃`�F���o�[�̕������h��
�@�@�@�͂Ȃ��ł��傤���B���N���G�[�V�����_�C�o�[�̍Ĉ����Ô�A���{�Ɣ�r�ɂȂ�Ȃ��قǍ����ł��B���̎��Ô��
�@�@�@�_�C�o�[���|����ی���Ђ��x�����d�g�݂ł����A���肪���{�Ɣ�r�ɂȂ�Ȃ��قnj������̂ł��B�I���T�C�g
�@�@�@�ɂ�����_�C�o�[�� �g �����f�f �h �͈�t�̎��ÂɋM�d�ȏ����ƂȂ��Ă��܂��B

�P�W�@�č� �c�`�m �Q�O�O�O �̍Ĉ����Ó��v�ł��B �X�Q �N���玡�Ð��т����サ�A �V�O
���ɒB���Ă��܂��B�܂��A���̎���
�@�@�@�����Ɏ��Â̕s������������Ă���܂��B���̗v���́A�킪���ł�����搶�炪���y�ɓw�͂���Ă���A�I���T
�@�@�@�C�g�ɂ����� �m�a�n �i ��C���_�f�ċz �j�ł��B

�P�X�@�I���T�C�g�}�l�[�W�����g�́A �c�`�m �C���^�[�i�V���i�� �i �h �c�`�m �j ��
�u �ً}�}�l�[�W�����g�K�C�h���C�� �v �Ƃ���
�@�@�@�o����Ă��܂��B�I���T�C�g�ł́A �g �����̃A�v���[�` �h �ŁA�܂������x �u �}�C���h �v ���A���邢�̓V�r�A �u
�V��
�@�@�@�A�X �v�ł��邩���f���邱�ƂɂȂ�܂��B
�@�@�@�m�a�n �͐��R�搶���������Ă���悤�ɁA���U�[�o�[�t���}�X�N���g���܂��B�f�}���h�}�X�N�͔x�����鋰��
�@�@�@������g��Ȃ������ǂ��Ǝv���܂��B

�Q�O�@�����A�v���[�`�� �c�b�r �� �`�f�d
�������ł��B�������A�}�C���h�ȏǏ�V���A�X�ȏǏ�Ɉڍs���邱�Ƃ������
�@�@�@�ŏ�Ɋώ@���Ă����K�v������܂��B���ɁA�����N�_�C�o�[�͏����ǏA�S�؍[�ǂ�]�[�ǂȂǂ̑O��Ǐ�
�@�@�@������܂���B�����Ǐ�𒍈Ӑ[���ώ@���Ȃ���A�K���߂��̕a�@��f�Ï��ɘA��čs���Ă��������B��X�̐���
�@�@�@�͂ǂ����Ă��䖝�����Ƃ��낪����̂ŁA�䖝�������A�������ɕa�@�ɘA��čs�����Ƃ��K�v�ł��B

�Q�P�@�g �}�C���h �h�̔��f�ł��B �u �C�b�` �v�A�y�݂ł��B���ꂩ�� �u �y�C�� �v�A�ɂ݂ł��B�y�C���� �u �i���l�X
�v�A���т�
�@�@�@�ƈႢ�܂��B�������A�}�C���h�ł��������� �h �c�`�m �� �u �ً}�}�l�[�W�����g�K�C�h���C�� �v�Ɉڂ�܂��B �g
�V�r
�@�@�@�A �h �́A�u �E�͊� �v �� �u �i���l�X �v ���тꂪ����ꍇ�ł��B����������� �u �ً}�}�l�[�W�����g�K�C�h���C��
�v
�@�@�@�Ɉڍs���܂��B

�Q�Q�@�u �ً}�}�l�[�W�����g�K�C�h���C�� �v �g �}�C���h�E�P�[�X �h
�ł��B�_�C�o�[�ɂ͊y�Ȏp�����Ƃ点�܂��B����ʂɂ���
�@�@�@�m�a�n ���J�n���܂��B�o���I�ɐ��̐ێ悪��ł��B �Q�O�O ������
�Â�����܂��܂��傤�B���̑���ʂ̎p����
�@�@�@�ċz���y�ł������łȂ��A�f���̔r�����e�Ղł��B
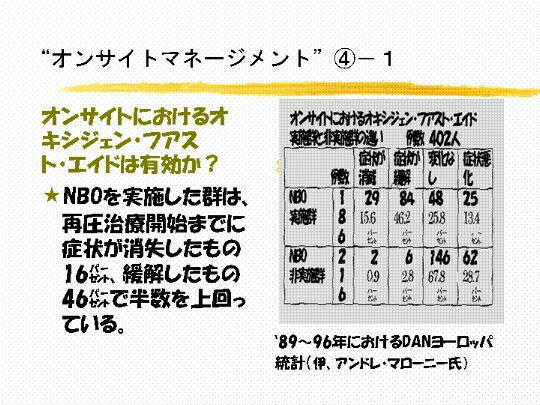
�Q�R�@�g �V���A�X�E�P�[�X �h �ł��B�}�C���h�P�[�X�Ɠ��l�ɁA�����ɑ���ʂɂ�� �m�a�n
���J�n���܂��B�ӎ���Q�̂���d
�@�@�@�ǂȐl�ɂ́A��ʂ̎p���ł悢�ƌ����Ă���܂��B�ӎ����������肵�Ă��āA�q�f�̐S�z���Ȃ���A������
�@�@�@�܂��邱�Ƃ�Y��Ȃ��ʼn������B�ʏ�̐��ł������ł����ł���낵���ł��B�q�f�����������ɂ́A������Ȃ��悤
�@�@�@����ʂ̎p�����Ƃ点�܂��B���̊Ԃ� �c�`�m �i�`�o�`�m �̐���ƘA��������Ă��������B�C���^�[�i�V���i��
�c�`
�@�@�@�m �̃}�l�W�����g�K�C�h���C���ł́A�g �V�r�A�E�P�[�X �h
�͒����ɑ���ʂɂ��Čċz���Ǘ����A�ӎ���Q���Ȃ�����
�@�@�@�\���ɒ��ӂ����Ȃ���A �T�O�O ������ ���炢�̃{�g���̐��� �Q
�{���炢���܂��Ă��������B���ꂪ���Ɍ��ʓI�ȁ@
�@�@�@�̂ł��B���t�������Ȃ邱�Ƃ����ɑ�ł��B���ꂩ��A���h�A�c�`�m
�l�b�g�ɘA��������A�R�{�搶���悸���h
�@�@�@�ɘA��������Ă��������Ƌ��Ă��܂��B�~�}�Ԃ��ĂԂ��Ƃ���ł��B
�@�@�@���̎��� �m�a�n �͋~�}�Ԃ��������A�~���~�}�m�Ɉ����n���܂ł̏��u�ł��B���ꂪ��ł��B�߂��̐f�Ï���
�@�@�@�a�@�Ő悸�A�A�t�����Ă��炤���Ƃ����ɂ悢���Ƃł��B�������܂��邱�ƂƓ����ɗA�t���s�����Ƃ���ł��B
�@�@�@���ɁA�_�ސ��É��ł̓h�N�^�[�w����v�����܂��B�ɓ������̃h�N�^�[�w���� �g �c����s���̕��Q��Ŕj �h
����
�@�@�@��ςȐ����Ⴞ�Ǝv���܂��B

�Q�S�@�m�a�n �̌��ʂł��B �W�X �N���� �X�U
�N�ɂ����郈�[���b�p �c�`�m �� �m�a�n �̐��т������Ă��܂��B �m�a�n �J�n
�@�@�@��A�\�����ʼn��P���ʂ������Ă��܂��B�I���T�C�g �m�a�n �ŏǏ��������̂� �P�T�D�U
���A�Ǐ�������
�@�@�@�̂� �S�U�D�Q ���A��������킹��� �V�O ���͏Ǐ���P�ɂȂ����Ă��܂��B�܂� �R ���� �Q
�ɏǏ���P������
�@�@�@��Ă��܂��B�t�ɁA�m�a�n
�����{���Ȃ������Q�́A�Ǐς��Ȃ��A���邢�͈��������̂��w�ǂŁA���R���P��
�@�@�@�������̂͐����ɉ߂��܂���B �m�a�n �͔��ɗL���ł��B

�Q�T�@�m�a�n �ɂ��Ă̌��݂̍��ۓI�]���ł��B�m�a�n �� �u �}�C���h�E�P�[�X �v
�ɑ��ē��ɁA�L���Ɛ����ł���B��Q
�@�@�@�����g�D�̒�_�f��Ԃ����P���A�_�f�ċz���s�킹�A��Q�̒��f�C�A����������B�܂��A�m�a�n �̓��U�[�o
�@�@�@�[�t���}�X�N���g���āA�P�T little/min
���p��������B���ꂪ���ɓ���Ǝv���܂��B����Ƃ����̂́A����͗�
�@�@�@�K���Ă��Ȃ��������̂ł��B���� �P�T little �łȂ��� �P�O�O ���̎_�f�ċz�������܂���B �P�O little
/ min ��
�@�@�@�́A �V�T ���ɉ�����܂��B�P�O ���b�g���ȉ��ł� �T�O
���ɉ�����܂��B����͑�Ȃ��Ƃ��Ƃł�����悭�o���Ă�
�@�@�@�����������B
�@�@�@�c�`�m �I�L�V�W�F���E�v���o�C�_�[���p�ӂ��Ă���{���x�e�ʂł� �m�a�n �� �R�O
���p������͖̂����ł��傤�B�_
�@�@�@�f�{���x���_�u���ŗp�ӂ��Ă����̂���ł��B �h �c�`�m �ɂ�� �g �I�L�V�W�F���E�t�@�[�X�g�G�C�h�E�K�C�h���C��
�h
�@�@�@�́A���B���C������w����N���G�[�V�����_�C�r���O�� �c�b�h ���Â̍��ӌ`����c�� �P�X�X�U
�N�Ƀt�����X��
�@�@�@�}���Z�C���ōs���܂������A���̎��̍��ӂ���ɂȂ��Ă��܂��B

�Q�U�@�c�b�h �ɑ��� �u �I���T�C�g�}�l�[�W�����g�E�V���|�W�E�� �v ����N �U
���ɁA�X�g�b�N�z�����ōs���܂����B�����@
�@�@�@�o�Ȃ������܂����B �m�a�n �̈�w�I�����́A
�@�@�@�P�@�����g�D�ɉߏ�ɗn�������f���A�������Ǔ��ŋC�A������ɂ͎��Ԃ�������A��� �P ���Ԃقǂ���
�@�@�@�@�@��B���̊ԂɃo�u���̌`��͕ω�����B���̎����Ɏ_�f�ċz���s���ƁA�_�f�� �F Oxygen Window
������
�@�@�@�@�@��B�����������Ɠ��������̎_�f�Z�x�� �P�O�O ���߂��ɂȂ�܂��B���ꂪ Oxygen Window
�����ł��B
�@�@�@�Q�@Oxygen Window �͑g�D�ɂ�����o�u�������j�~ �E
�k�������A���f�o�u�����_�f�o�u���ɒu�������邱��
�@�@�@�@�@���ł���B�m�a�n �ɂ���� �c�b�r �� �`�f�d �̃o�u�����k�����邱�Ƃ��ł���B
�@�@�@�R�@�����̎_�f�Z�x�������Ȃ�̂ŁA���Ǔ��o�u�����j�Ƃ���Ԍ����̋ÏW �i ��������ɕω������o�u���ɐ�
�@�@�@�@�@�������W�܂茌������� �j ��j�~���邱�Ƃ��ł���B
�@�@�@�S�@�o�u�����ł���Ƒg�D�ɕ��� �i �ނ��� �j ������A���������Ȃ���B���̕�����y���ł���B �m�a�n
�̗L��
�@�@�@�@�@�������߂Č`������܂����B
�Q�V�@�ЊQ��ɑ���菇�ɁA���� �u Preparedness �i ���� �j
�v�Ƃ������t���g���Ă��܂��B���{�ł͖h�ЂƂ�����
�@�@�@�t�ŁA�i �h�q�I �j
�Ȃ����������Ǝv���܂��BPreparedness �͎��ۂɔh�������Г�ɒ���čĂыN����Ȃ��悤
�@�@�@�ɂ��邽�߂ɏ�������v����Ӗ����܂��B

�Q�W�@���̎ʐ^�̓J���t�H���j�A�B����w�T���f�B�G�S�Z�̎{�݂ł��B �c�l�`�s �i �ЊQ��Ë~���`�[�� �j
�Ƃ���܂��B
�@�@�@��J���t�H���j�A�B����w�𒆐S�ɂ����A�}�����X�|�[�c�A��ʎ��̂ɑ��� �d�l�r �i ���Ҍ㑗��ÃV�X�e��
�j
�@�@�@���h�b�L���O��������������܂��B
�@�@�@
�@�@�@���C��w�̎R�{�搶�炪�i�߂��Ă�����̂��̂Ɠ����ł��B���{�̓I�[�X�g�����A�� �f�q�a
�A���邢�̓t����
�@�@�@�_�L�[�E�F�X�g�̂悤�ȁA���E�I�ȃ_�C�r���O�X�|�b�g�Ɣ�ׂāA����Ȃǂ������}�����X�|�[�c�ɑ���
�@�@�@Preparedness ���\���ɐ����Ă��Ȃ��̂��c�O�ł��B